Χειρουργική εγκεφάλου
Όγκοι Εγκεφάλου | Αδενώματα Υπόφυσης
Τα αδενώματα της υπόφυσης είναι καλοήθεις όγκοι του αδένα της υπόφυσης και υπολογίζονται σε περίπου 10% όλων των ενδοκράνιων νεοπλασμάτων. Συχνά παραμένουν αδιάγνωστα και μικροί τέτοιοι όγκοι βρίσκονται σε ποσοστό 6 έως 24% σε φυσιολογικά άτομα.
Τι συμπτώματα προκαλούν;
Η διάγνωση βασίζεται είτε στις οπτικές διαταραχές, που οφείλονται στην πίεση ασκεί ο όγκος στο οπτικό νεύρο, είτε στις εκδηλώσεις που προκαλούνται από την έλλειψη ορμονών, λόγω επηρεασμένης λειτουργίας της υπόφυσης (υποφυσικαή ανεπάρκεια), είτε στα κλινικά συμπτώματα που εκδηλώνονται από υπερβολική έκκριση ορμονών. Οι ιδιαιτερότητες των συμπτωμάτων εξαρτώνται από τον τύπο της ορμόνης που υπερεκκρίνεται.
| ΥΠΕΡΕΚΚΡΙΣΗ ΟΡΜΟΝΗΣ | ΣΥΜΠΤΩΜΑ |
|
Προλακτίνη (προλακτίνωμα)
|
Διαταραχές (δυσμηνόρροια) ή διακοπή περιόδου (αμηνόρροια), έκκριση υγρού από το στήθος (γαλακτόρροια), μείωση libido, ελάττωση τριχοφυΐας. |
|
Αυξητική ορμόνη
|
Μεγαλακρία (αύξηση μεγέθους άνω και κάτω άκρων, πρήξιμο (οίδημα) άκρων, αλλαγή χαρακτηριστικών του προσώπου, αύξηση διαστάσεων κάτω γνάθου (προγναθισμός), υπερίδρωση, υπέρταση, σακχαρώδης διαβήτης) |
|
ACTH
|
Σύνδρομο CUSHING (αύξηση βάρους, κεντρική παχυσαρκία, σεληνοειδές πρόσωπο, ραβδώσεις δέρματος στην κοιλιά και στο στήθος, μείωση μυϊκής μάζας, μώλωπες δέρματος, ακμή, υπερτρίχωση, υπέρταση, σακχαρώδης διαβήτης, διαταραχή περιόδου) |
|
TSH
|
Αύξηση του βασικού μεταβολισμού, υπερβολική εφίδρωση, αίσθημα παλμών-ταχυκαρδία-, άνοδος της αρτηριακής πίεσης, αύξηση της όρεξης και ταυτόχρονη απώλεια σωματικού βάρους, δυσανεξία σε υψηλές θερμοκρασίες. |
Το οπτικό χίασμα είναι η περιοχή της οπτικής οδού που πιέζεται από τους συγκεκριμένους όγκους, προκαλώντας τα ανάλογα συμπτώματα (αμφικροταφική ημιανοψία). Σε σπάνιες περιπτώσεις προκαλούν διπλωπία. Όγκοι που προκαλούν οπτικές διαταραχές συνήθως είναι μακροαδενώματα, μεγαλύτερα από 10 mm σε διάμετρο. Όγκοι μικρότεροι από 10 mm ονομάζονται μικροαδενώματα. Μερικοί όγκοι εκκρίνουν περισσότερες από μία ορμόνες και ο πιο συχνός συνδυασμός είναι αυξητική ορμόνη και προλακτίνη. Τα προλακτινώματα συχνά διαγιγνώσκονται κατά τη διάρκεια της εγκυμοσύνης, όταν η ορμόνη προγεστερόνη αυξάνει τον ρυθμό ανάπτυξης του όγκου. Πονοκέφαλοι μπορεί να είναι παρόντες. Καθώς τα αδενώματα αναπτύσσονται αργά, η επιδείνωση των συμπτωμάτων είναι αναπαίσθητη. Μόνο στην περίπτωση αυτόματης αιμορραγίας του αδενώματος (αποπληξία αδενώματος), εμφανίζονται αιφνίδια και συνοδεύονται πάντα από κεφαλαλγία, αυχεναλγία, ναυτία, διαταραχή επιπέδου συνειδήσεως και όρασης.
Πως γίνεται η διάγνωσή τους;
Η διάγνωση επιβεβαιώνεται ελέγχοντας τα επίπεδα των ορμονών στο αίμα, ενώ οι νευροαπεικονιστικές μέθοδοι, π.χ. αξονική και κυρίως η μαγνητική τομογραφία παίζουν καθοριστικό ρόλο. Ο προεγχειρητικός έλεγχος περιλαμβάνει:
- κλινική νευρολογική εξέταση (έλεγχος λειτουργίας εγκεφαλικών συζυγιών: οπτικού, κοινού κινητικού, τροχιλιακού και απαγωγού νεύρου).
- οφθαλμολογικό έλεγχο (έλεγχος οπτικής οξύτητας και οπτικών πεδίων).
- απεικονιστικό-ακτινολογικό έλεγχο (Η σημαντικότερη και απολύτως αναγκαία απεικονιστική εξέταση είναι η μαγνητική τομογραφία (MRI) υποφύσεως με χορήγηση παραμαγνητικής ουσίας).
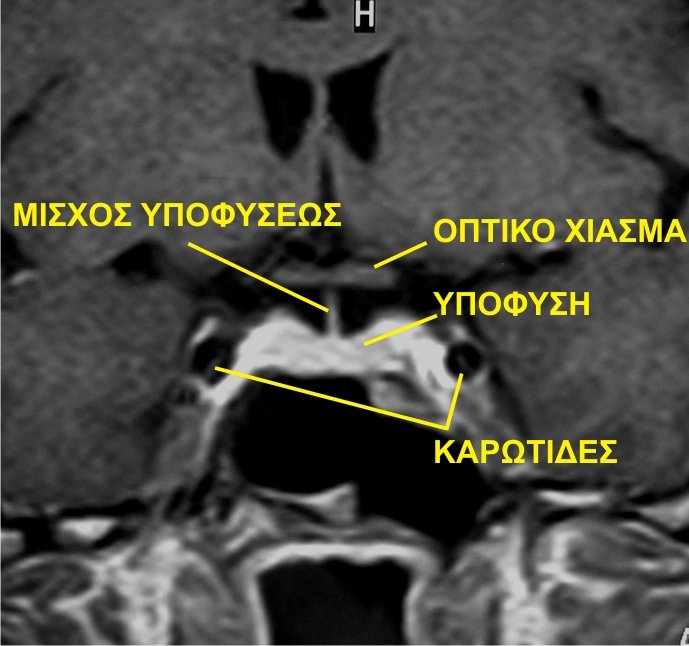 Πρέπει να σημειωθεί, ότι ενίοτε συμμετρική υπερτροφία (μεγέθυνση) του αδένα δεν είναι απαραίτητα παθολογική, όπως συμβαίνει όταν υπάρχει υψηλή φυσιολογική ορμονική παραγωγή (π.χ. στην εγκυμοσύνη). Το οπτικό χίασμα βρίσκεται περίπου 0,5 εκ. πάνω από το διάφραγμα της υπόφυσης και είναι εύκολα αναγνωρίσιμο. Ο μίσχος της υπόφυσης, φυσιολογικά, βρίσκεται στη μέση γραμμή και έχει πάχος 1.5-2,5 mm. Το σήμα του είναι ανάλογο με αυτό του πρόσθιου λοβού και είναι εύκολα διακριτό από το υψηλό σήμα που δίνει ο οπίσθιος λοβός. Σε αντίθεση με τα μακροαδενώματα, τα μικροαδενώματα διαγιγνώσκονται στην MRI μόνο από έμμεσα σημεία (ασύμμετρη εμφάνιση του αδένα, επιμηκυσμένος, πεπαχυσμένος, ή μη απεικονίσιμος μίσχος της υπόφυσης, έλλειψη υψηλού σήματος φλεβών του σηραγγώδους κόλπου σε αδένωμα με πλάγια επέκταση). Στην περίπτωση αδενώματος μεγέθους 7-8 mm, παρατηρείται εικόνα διευρυμένου εφιππίου με πεπαχυσμένο έδαφος. Για τα μακροαδενώματα εξετάζονται η διήθηση των γύρω ανατομικών δομών, η ενδοεγκεφαλική ανάπτυξη και η ανατομική σχέση με τα οπτικά νεύρα, το τρήμα του Monro και τον υποθάλαμο.
Πρέπει να σημειωθεί, ότι ενίοτε συμμετρική υπερτροφία (μεγέθυνση) του αδένα δεν είναι απαραίτητα παθολογική, όπως συμβαίνει όταν υπάρχει υψηλή φυσιολογική ορμονική παραγωγή (π.χ. στην εγκυμοσύνη). Το οπτικό χίασμα βρίσκεται περίπου 0,5 εκ. πάνω από το διάφραγμα της υπόφυσης και είναι εύκολα αναγνωρίσιμο. Ο μίσχος της υπόφυσης, φυσιολογικά, βρίσκεται στη μέση γραμμή και έχει πάχος 1.5-2,5 mm. Το σήμα του είναι ανάλογο με αυτό του πρόσθιου λοβού και είναι εύκολα διακριτό από το υψηλό σήμα που δίνει ο οπίσθιος λοβός. Σε αντίθεση με τα μακροαδενώματα, τα μικροαδενώματα διαγιγνώσκονται στην MRI μόνο από έμμεσα σημεία (ασύμμετρη εμφάνιση του αδένα, επιμηκυσμένος, πεπαχυσμένος, ή μη απεικονίσιμος μίσχος της υπόφυσης, έλλειψη υψηλού σήματος φλεβών του σηραγγώδους κόλπου σε αδένωμα με πλάγια επέκταση). Στην περίπτωση αδενώματος μεγέθους 7-8 mm, παρατηρείται εικόνα διευρυμένου εφιππίου με πεπαχυσμένο έδαφος. Για τα μακροαδενώματα εξετάζονται η διήθηση των γύρω ανατομικών δομών, η ενδοεγκεφαλική ανάπτυξη και η ανατομική σχέση με τα οπτικά νεύρα, το τρήμα του Monro και τον υποθάλαμο.- ενδοκρινολογικό έλεγχο (πλήρη έλεγχο της λειτουργίας της υποφύσεως μέσω προσδιορισμού των βασικών τιμών των υποφυσιακών ορμονών και διενέργεια δοκιμασιών διέγερσης και καταστολής αυτών, ανάλογα με την κλινική εικόνα και την υποπτευόμενη ορμονική διαταραχή, όπως καταστολή αυξητικής ορμόνης μέσω δοκιμασίας πρόσληψης γλυκόζης στη μεγαλακρία, δοκιμασία καταστολής κορτιζόλης μέσω χορήγησης δεξαμεθαζόνης στο σύνδρομο Cushing).
Πως αντιμετωπίζονται τα αδενώματα υπόφυσης;
Φαρμακευτική θεραπεία, ως θεραπείας εκλογής, εφαρμόζεται και είναι διεθνώς αποδεκτή μόνο στα προλακτινώματα. Με την χορήγηση αγωνιστών ντοπαμίνης (π.χ. καμπεργολίδη-Dostinex, βρωμοκρυπτίνη-Parlodel), επιτυγχάνεται σημαντικότατη συρρίκνωση των προλακτινωμάτων και μακροπρόθεσμος έλεγχός τους σε ποσοστό >95% των περιπτώσεων. Παρόμοια αποτελεσματικές φαρμακευτικές θεραπείας δεν υφίστανται για άλλους τύπους αδενωμάτων. Ιδιαίτερα στη μεγαλακρία (ανάλογα σωματοστατίνης - οκτρεοτίδη, λανρεοτίδη -, αγωνιστές ντοπαμίνης – βρωμοκρυπτίνη, κιναγολίδη, καμπεργολίδη - και ανταγωνιστές υποδοχέα αυξητικής ορμόνης – pegvisomant), στο σύνδρομο Cushing (κετοκοναζόλη-Fungoral, μετυραπόνη, μιτοτάνη) αλλά και στην εξαιρετικά σπάνια υπερέκκριση TSH (ανάλογα σωματοστατίνης οκτρεοτίδη, λανρεοτίδη), ο σκοπός της φαρμακευτικής αγωγής είναι συνήθως η προετοιμασία του ασθενούς για την χειρουργική επέμβαση ή ο μετεγχειρητικός έλεγχος της υπερέκκρισης των ορμονών σε περίπτωση αποτυχίας να θεραπευθεί η ενδοκρινολογική διαταραχή χειρουργικά, με ή χωρίς ακτινοβολία.
Για όλα τα ορμονοπαραγωγά (εκτός των προλακτινωμάτων), καθώς και τα μη εκκριτικά αδενώματα, θεραπεία εκλογής παραμένει το χειρουργείο. Περίπου το 90% των όγκων αυτών θεραπεύονται αφαιρούμενοι διασφηνοειδικά (μέσω της ρινός). Η πρώτη αναφορά της τεχνικής πραγματοποιήθηκε το 1907 από τον χειρουργό Oscar Hirsch στη Βιέννη και βελτιώθηκε σημαντικά με τη συμβολή του «πατέρα» της σύγχρονης νευροχειρουργικής Harvey Cushing (Βοστώνη).
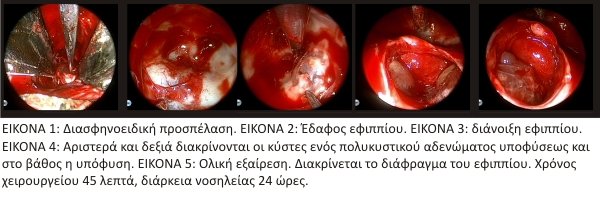
Πως ακριβώς γίνεται το χειρουργείο στην υπόφυση μέσα από τη μύτη;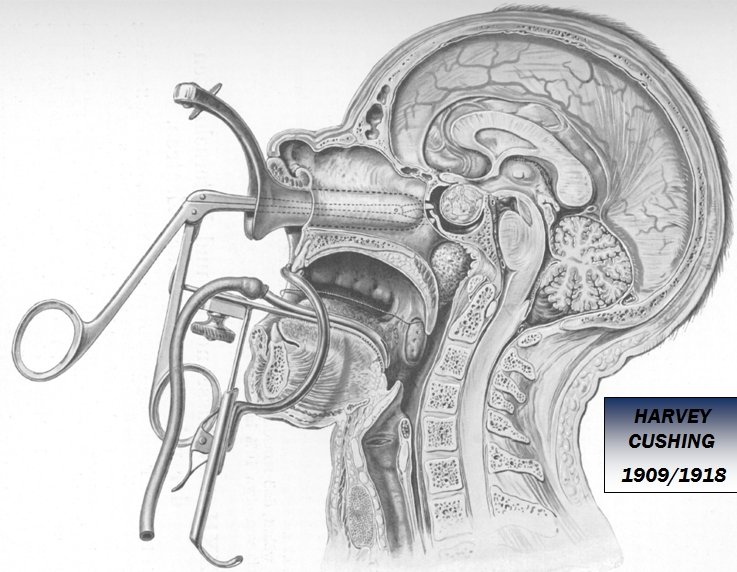 Η προσπέλαση γίνεται με μικρή τομή στον βλεννογόνο της ρινός. Σχηματίζεται δίοδος κατά μήκος του ρινικού διαφράγματος, μέσω της οποίας εξασφαλίζεται προσπέλαση στον σφηνοειδή κόλπο. Με μικροσκόπιο εξασφαλίζεται οπτική επαφή της περιοχής του τουρκικού εφιππίου. Η διαδικασία επιτυγχάνεται είτε με χρήση διεγχειρητικής ακτινοσκόπησης, είτε με χρήση νευροπλοήγησης. Τα τελευταία χρόνια χρησιμοποιείται ευρέως το ενδοσκόπιο για τη διαρρινική προσπέλαση. Με τον τρόπο αυτό προστατεύεται το διάφραγμα της ρινός και προσφέρεται στον χειρουργό πανοραμική άποψη και έξοχος φωτισμός του χειρουργικού πεδίου. Το έδαφος του εφιππίου διανοίγεται. Μετά τη διάνοιξη της σκληρής μήνιγγας εμφανίζεται το αδένωμα καθώς και ο φυσιολογικός υποφυσιακός ιστός. Ακολουθεί εκλεκτική ογκεκτομή, κατά την οποία αφαιρείται το αδένωμα, ενώ ο φυσιολογικός ιστός παραμένει ανέπαφος. To διανοιχθέν έδαφος του εφιππίου δεν χρειάζεται πάντα να καλυφθεί ή ανακατασκευαστεί. Σε περίπτωση όμως διεγχειρητικής διαφυγής εγκεφαλονωτιαίου υγρού καλύπτεται συνήθως με τμήμα μηριαίας περιτονίας (μόσχευμα που λαμβάνεται από το μηρό). Αν η εκροή είναι σημαντική τοποθετείται προσωρινά οσφυονωτιαία παροχέτευση. Η ανακατασκευή του τουρκικού εφιππίου είναι απολύτως απαραίτητη σε περιπτώσεις, που μέσω διαρρινικής προσπέλασης αντιμετωπίζονται όγκοι, που βρίσκονται εκτός του εφιππίου, όπως μηνιγγιώματα του φύματος του εφιππίου ή υπερεφιππιακά κρανιοφαρυγγιώματα. Σε αυτές τις περιπτώσεις η προσπέλαση περιλαμβάνει αφαίρεση μεγαλύτερου τμήματος της βάσης του κρανίου με τη χρήση ενδοσκοπίου και με την αφαίρεση του όγκου δημιουργία επικοινωνίας μεταξύ των δεξαμενών της βάσης του κρανίου και του σφηνοειδούς κόλπου ή των ηθμοειδών κυψελών, ώστε για την αποφυγή της μετεγχειρητικής ρινόρροιας είναι απαραίτητη η ανακατασκευή με πολλαπλά στρώματα υλικών (τεχνητή μήνιγγα, κρημνό βλεννογόνου ρινός, λίπος ή/και μηριαία περιτονία). To διανοιχθέν έδαφος του εφιππίου καλύπτεται συνήθως με κομμάτι μηριαίας περιτονίας, ειδικά, όταν υπάρχει εκροή εγκεφαλονωτιαίου υγρού. Αν η εκροή είναι σημαντική, τοποθετείται προσωρινά οσφυονωτιαία παροχέτευση. Ενδείξεις για διασφηνοειδική επέμβαση είναι η επέκταση του όγκου στον σφηνοειδή κόλπο, η διήθηση του σφηνοειδούς οστού, ενδοεφιππιακά αδενώματα και συμμετρική άνωθεν του εφιππίου ανάπτυξη του όγκου. Η διαδικασία αυτή είναι ελάχιστα επεμβατική και επιτρέπει την άμεση κινητοποίηση του ασθενούς, μετά την πάροδο της νάρκωσης. Η παραμονή στο νοσοκομείο είναι συνήθως 2 ημέρες, ενώ απαιτείται ξεκούραση για ακόμα 10 περίπου ημέρες στο σπίτι.
Η προσπέλαση γίνεται με μικρή τομή στον βλεννογόνο της ρινός. Σχηματίζεται δίοδος κατά μήκος του ρινικού διαφράγματος, μέσω της οποίας εξασφαλίζεται προσπέλαση στον σφηνοειδή κόλπο. Με μικροσκόπιο εξασφαλίζεται οπτική επαφή της περιοχής του τουρκικού εφιππίου. Η διαδικασία επιτυγχάνεται είτε με χρήση διεγχειρητικής ακτινοσκόπησης, είτε με χρήση νευροπλοήγησης. Τα τελευταία χρόνια χρησιμοποιείται ευρέως το ενδοσκόπιο για τη διαρρινική προσπέλαση. Με τον τρόπο αυτό προστατεύεται το διάφραγμα της ρινός και προσφέρεται στον χειρουργό πανοραμική άποψη και έξοχος φωτισμός του χειρουργικού πεδίου. Το έδαφος του εφιππίου διανοίγεται. Μετά τη διάνοιξη της σκληρής μήνιγγας εμφανίζεται το αδένωμα καθώς και ο φυσιολογικός υποφυσιακός ιστός. Ακολουθεί εκλεκτική ογκεκτομή, κατά την οποία αφαιρείται το αδένωμα, ενώ ο φυσιολογικός ιστός παραμένει ανέπαφος. To διανοιχθέν έδαφος του εφιππίου δεν χρειάζεται πάντα να καλυφθεί ή ανακατασκευαστεί. Σε περίπτωση όμως διεγχειρητικής διαφυγής εγκεφαλονωτιαίου υγρού καλύπτεται συνήθως με τμήμα μηριαίας περιτονίας (μόσχευμα που λαμβάνεται από το μηρό). Αν η εκροή είναι σημαντική τοποθετείται προσωρινά οσφυονωτιαία παροχέτευση. Η ανακατασκευή του τουρκικού εφιππίου είναι απολύτως απαραίτητη σε περιπτώσεις, που μέσω διαρρινικής προσπέλασης αντιμετωπίζονται όγκοι, που βρίσκονται εκτός του εφιππίου, όπως μηνιγγιώματα του φύματος του εφιππίου ή υπερεφιππιακά κρανιοφαρυγγιώματα. Σε αυτές τις περιπτώσεις η προσπέλαση περιλαμβάνει αφαίρεση μεγαλύτερου τμήματος της βάσης του κρανίου με τη χρήση ενδοσκοπίου και με την αφαίρεση του όγκου δημιουργία επικοινωνίας μεταξύ των δεξαμενών της βάσης του κρανίου και του σφηνοειδούς κόλπου ή των ηθμοειδών κυψελών, ώστε για την αποφυγή της μετεγχειρητικής ρινόρροιας είναι απαραίτητη η ανακατασκευή με πολλαπλά στρώματα υλικών (τεχνητή μήνιγγα, κρημνό βλεννογόνου ρινός, λίπος ή/και μηριαία περιτονία). To διανοιχθέν έδαφος του εφιππίου καλύπτεται συνήθως με κομμάτι μηριαίας περιτονίας, ειδικά, όταν υπάρχει εκροή εγκεφαλονωτιαίου υγρού. Αν η εκροή είναι σημαντική, τοποθετείται προσωρινά οσφυονωτιαία παροχέτευση. Ενδείξεις για διασφηνοειδική επέμβαση είναι η επέκταση του όγκου στον σφηνοειδή κόλπο, η διήθηση του σφηνοειδούς οστού, ενδοεφιππιακά αδενώματα και συμμετρική άνωθεν του εφιππίου ανάπτυξη του όγκου. Η διαδικασία αυτή είναι ελάχιστα επεμβατική και επιτρέπει την άμεση κινητοποίηση του ασθενούς, μετά την πάροδο της νάρκωσης. Η παραμονή στο νοσοκομείο είναι συνήθως 2 ημέρες, ενώ απαιτείται ξεκούραση για ακόμα 10 περίπου ημέρες στο σπίτι.
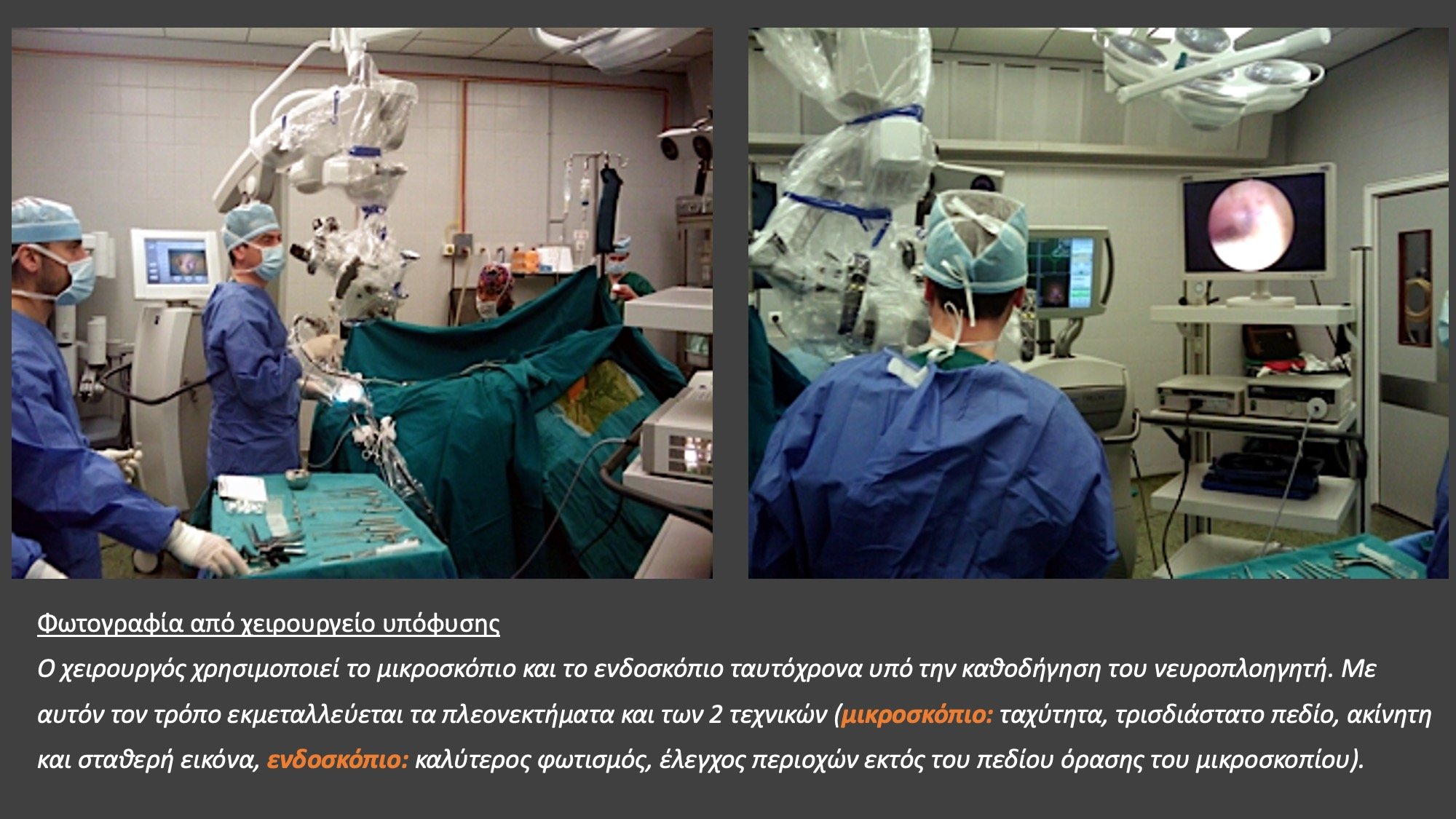
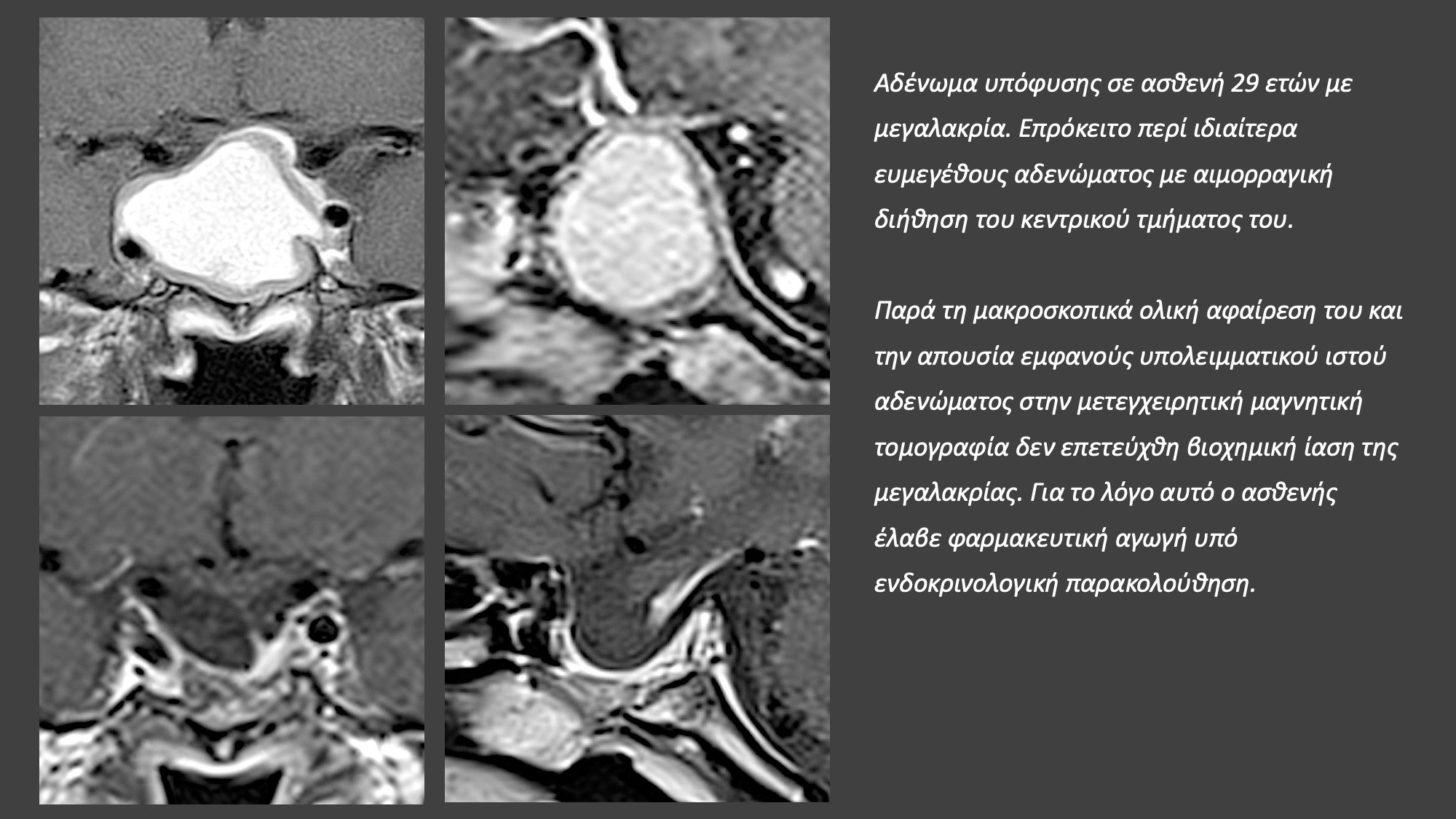
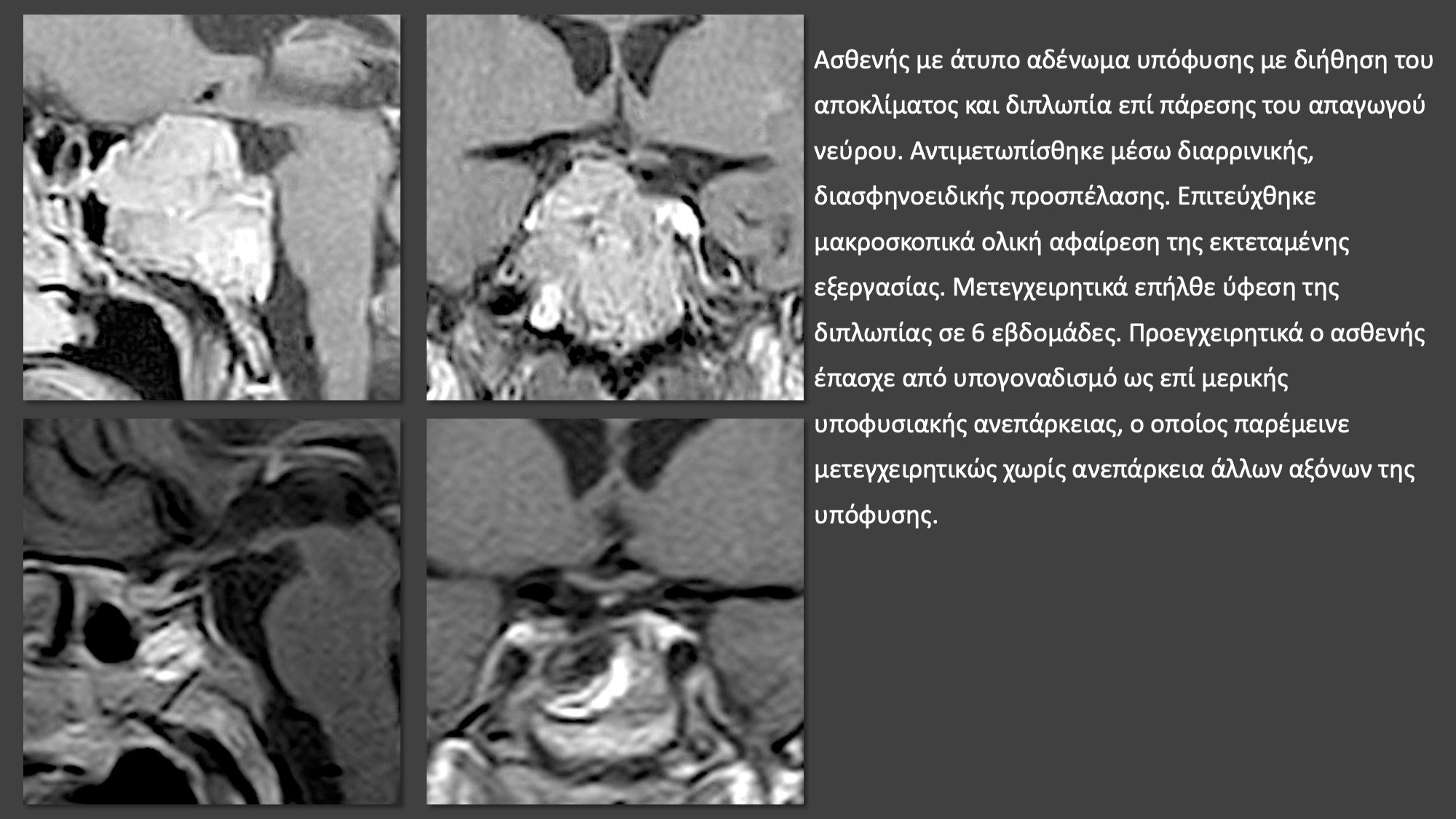
Εφαρμόζεται σε όλες τις περιπτώσεις η διαρρινική προσπέλαση;
Το είδος της επέμβασης εξατομικεύεται. Τα χαρακτηριστικά του όγκου (μέγεθος, πέραν του εφιππίου επέκταση) και η κατάσταση του ασθενούς (ηλικία, γενική κατάσταση, ανατομικοί παράγοντες), παίζουν καθοριστικό ρόλο. Σε 10% των περιπτώσεων δε δύναται να εφαρμοστεί η διασφηνοειδική τεχνική και ο όγκος αφαιρείται διακρανιακά με τροποποιημένη «μίνι» μετωπο-κροταφική κρανιοτομία. Διανοίγεται η σχισμή του Sylvius, παρασκευάζονται το οπτικό χίασμα και οι αρτηρίες του κύκλου του Willis και αφαιρείται ο όγκος, ενώ ο φυσιολογικός υποφυσιακός ιστός και τα αγγεία παραμένουν ανέπαφα. Ενδείξεις για διακρανιακή επέμβαση αποτελούν η επέκταση του όγκου υπομετωπιαία και/ή όπισθεν του οπτικού χιάσματος, καθώς και στον μέσο και/ή στον οπίσθιο κρανιακό βόθρο. Ενίοτε χρησιμοποιούνται και άλλες προσπελάσεις, όπως διακοιλιακή, για όγκους του κοιλιακού συστήματος οπότε η προσπέλαση γίνεται με παροβελιαία κρανιοτομία.
Όταν απαιτείται παρακέντηση κυστικού όγκου ή λήψη βιοψίας όγκου του εφιππίου (π.χ για ακτινοθεραπεία), η προσπέλαση γίνεται με κρανιοανάρτηση στο ύψος της στεφανιαίας ραφής και περίπου 3cm παράμεσα της μέσης γραμμής, δεξιά. Η βιοψία γίνεται με CT-υποβοηθούμενη στερεοταξία ή με νευροπλοήγηση.
Τι πετυχαίνουμε με την χειρουργική αντιμετώπιση;
Ενώ παλαιότερα στόχος της επέμβασης ήταν η αποσυμπίεση του οπτικού νεύρου και η διατήρηση της όρασης, σήμερα χάρη στη μικροχειρουργική, επιτυγχάνεται πλήρης εξαίρεση του όγκου σε ποσοστό 70% των ασθενών. Παράλληλα κλινικές μελέτες έχουν επιβεβαιώσει ότι σε έμπειρα χειρουργικά χέρια η διατήρηση της λειτουργίας της υπόφυσης στα προεγχειρητικά επίπεδα επιτυγχάνεται σε περισσότερους από το 70% των ασθενών που υποβάλλονται σε διαρρινκή επέμβαση, ενώ σε ακόμα 20%των ασθενών παρατηρείται βελτίωση αυτής (Nomikos P., Falbusch R, Ladar C., Buchfelder M. Impact of primary surgery on pituitary function in patients with non-functioning pituitary adenomas – a study on 721 patients. Acta Neurochirur (Wien) 146:27-35, 2004).
Οι διηθητικοί όγκοι, που δεν είναι εφικτό να αφαιρεθούν πλήρως, αντιμετωπίζονται με μετεγχειρητική ακτινοθεραπεία (συμβατική κλασματοποιημένη ακτινοθεραπεία ή ακτινοχειρουργική με γ-knife).
Από το 2004-2020 η χειρουργική ομάδα του Δρ. Παναγιώτη Νομικού στο νοσοκομείο ΥΓΕΙΑ έχει αντιμετωπίσει 816 ασθενείς με αδενώματα υπόφυσης συνδυάζοντας όλες τις σύγχρονες τεχνικές αντιμετώπισής τους (χειρουργική μέσω διαρρινική/διασφηνοειδικής προσπέλασης - 524 ασθενείς, χειρουργικής μέσω κρανιοτομίας - 18 ασθενείς, ακτινοχειρουργική θεραπεία γ-knife - 274 ασθενείς). Πρόκειται για ένα από τα λιγοστά κέντρα χειρουργικής όγκων υπόφυσης, το οποίο διαθέτει την πλήρη γκάμα εξοπλισμού και εξειδίκευσης στο αντικείμενο αυτό, σε παγκόσμια κλίμακα. Η ομάδα ασχολείται επίσης με τον τομέα της πρόληψης, της έρευνας και της εκπαίδευσης, συμμετέχοντας ενεργά σε διεθνή προγράμματα χειρουργικής όγκων υπόφυσης. Αυτό αντικατοπτρίζεται και στις πολυάριθμες δημοσιεύσεις και συμμετοχές σε συνέδρια
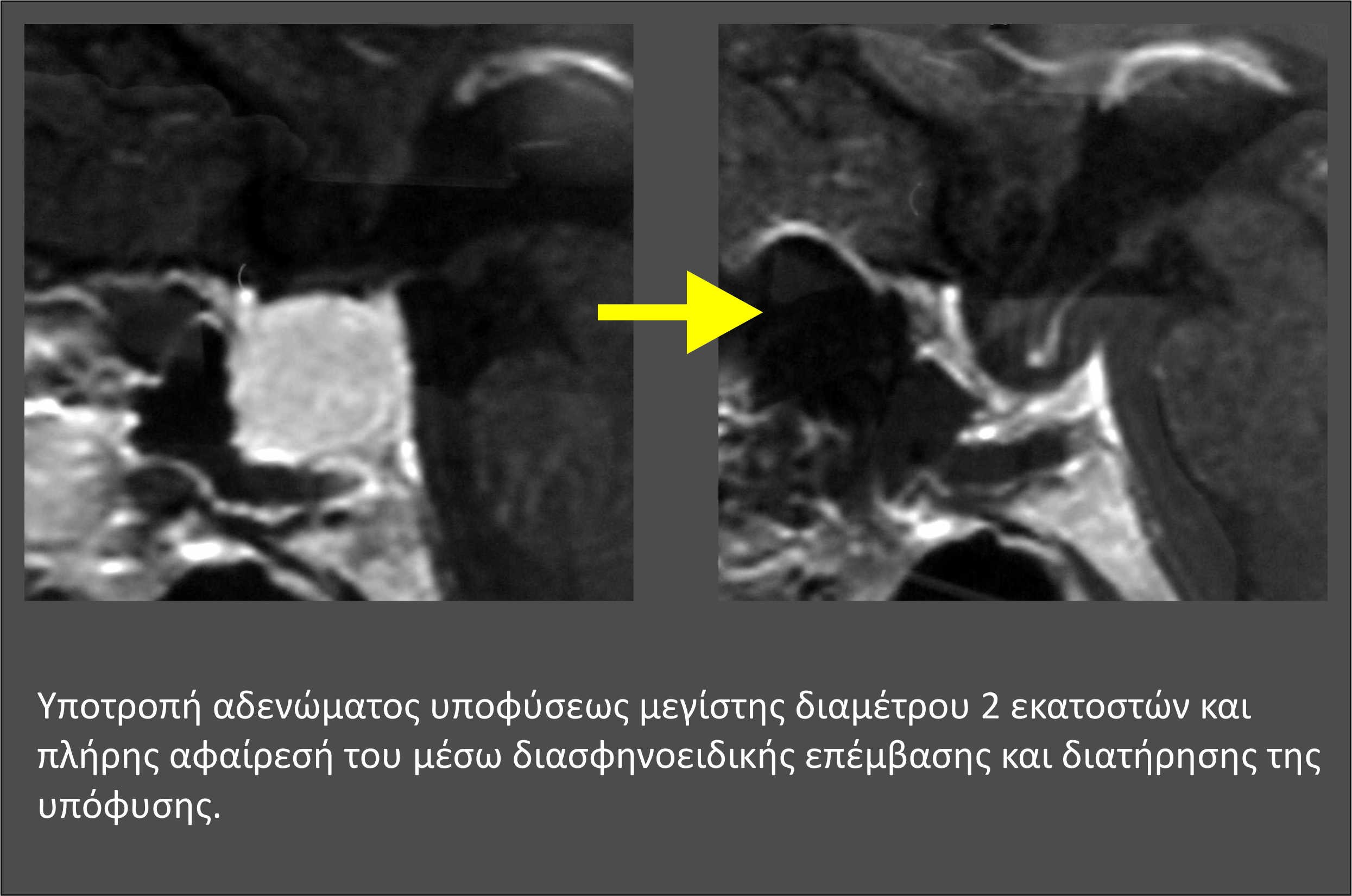
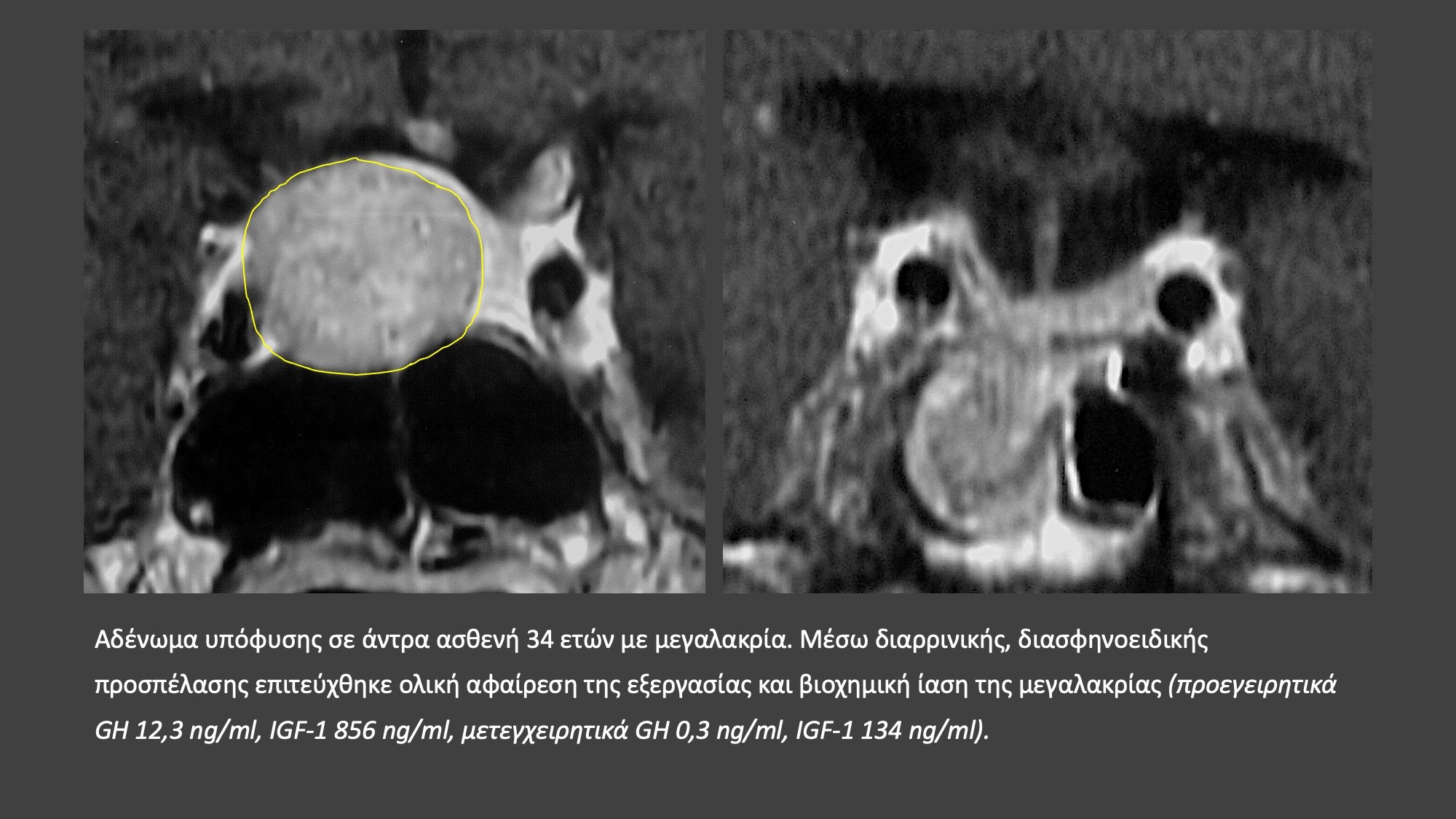
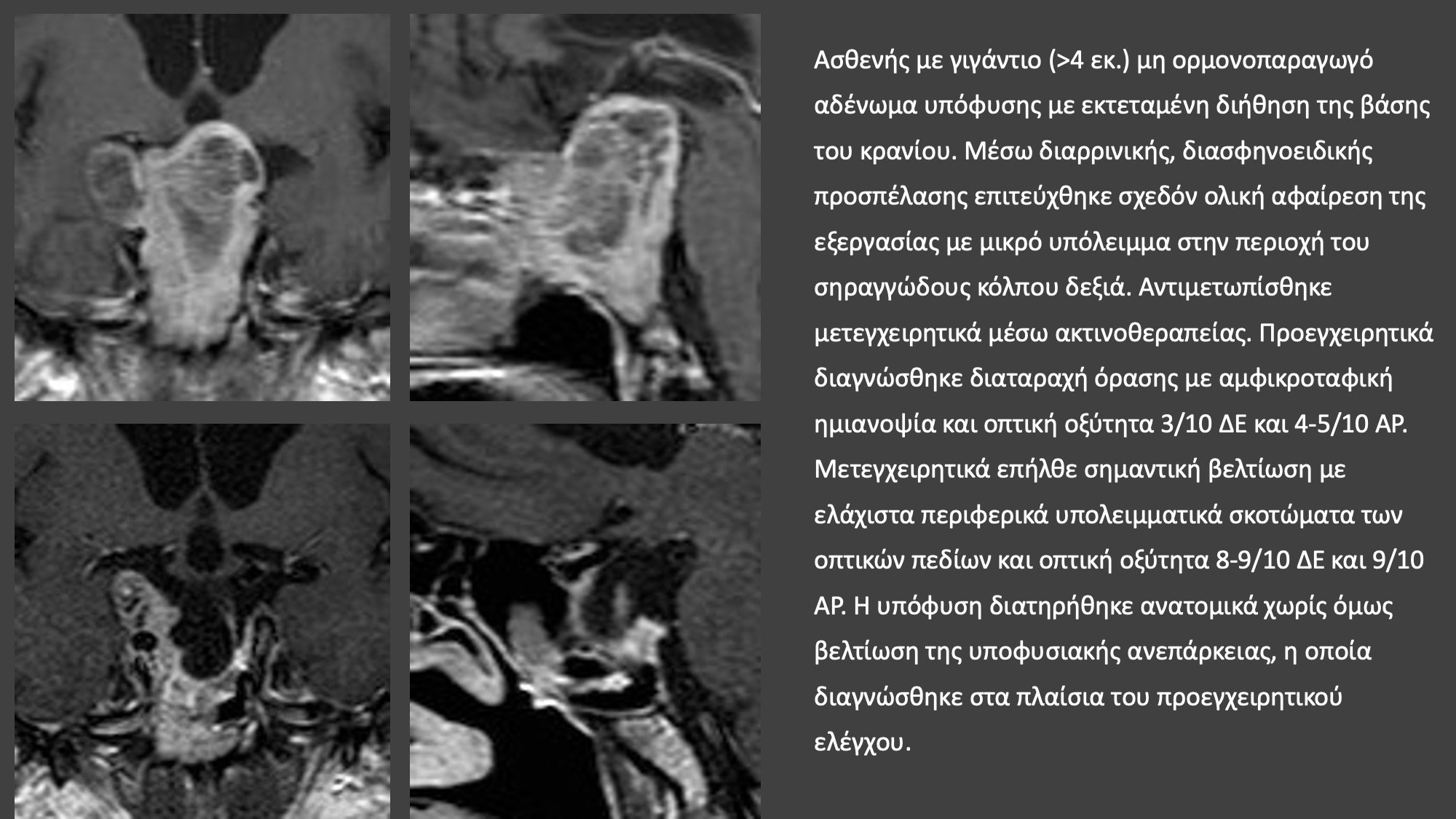
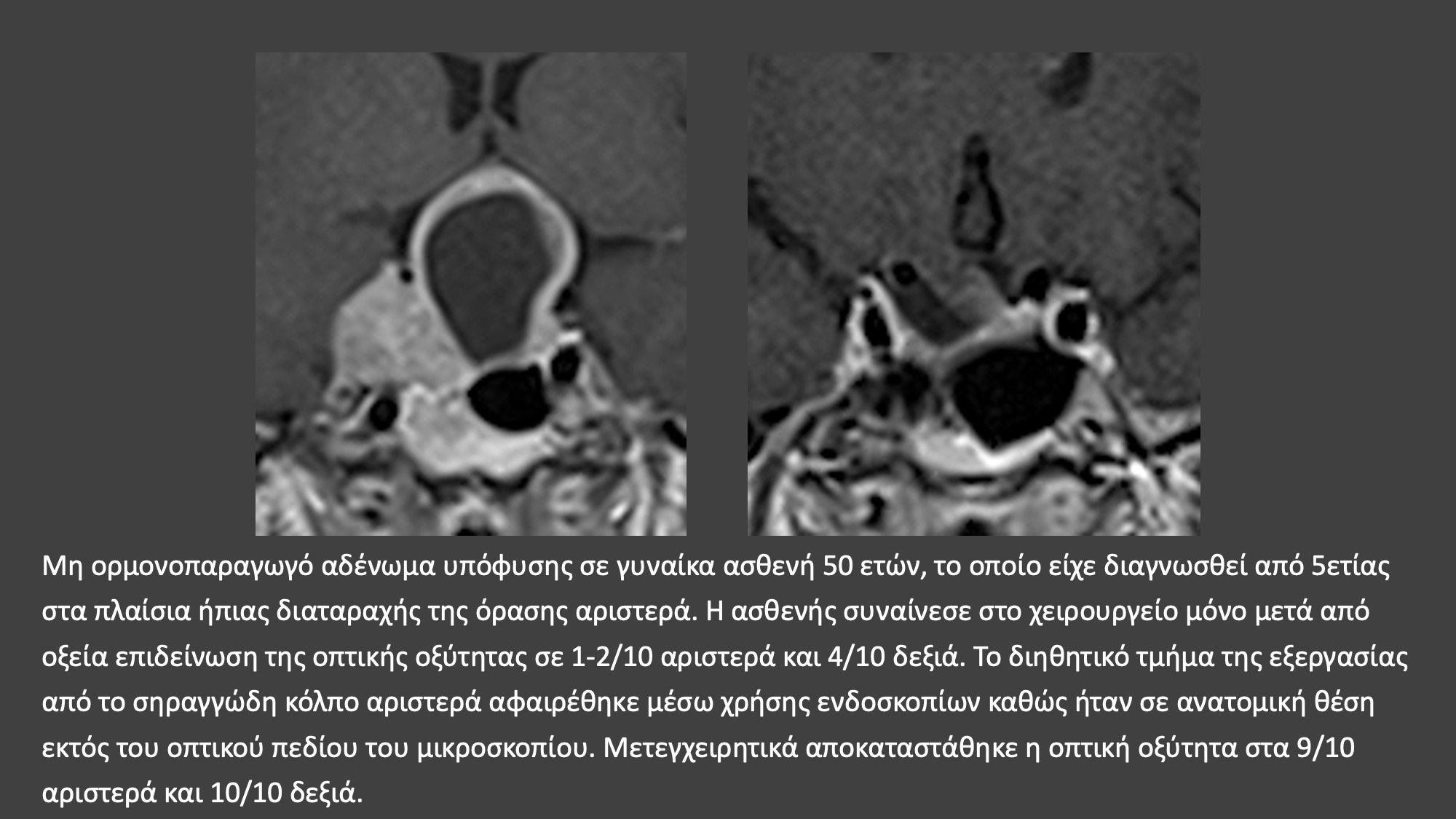
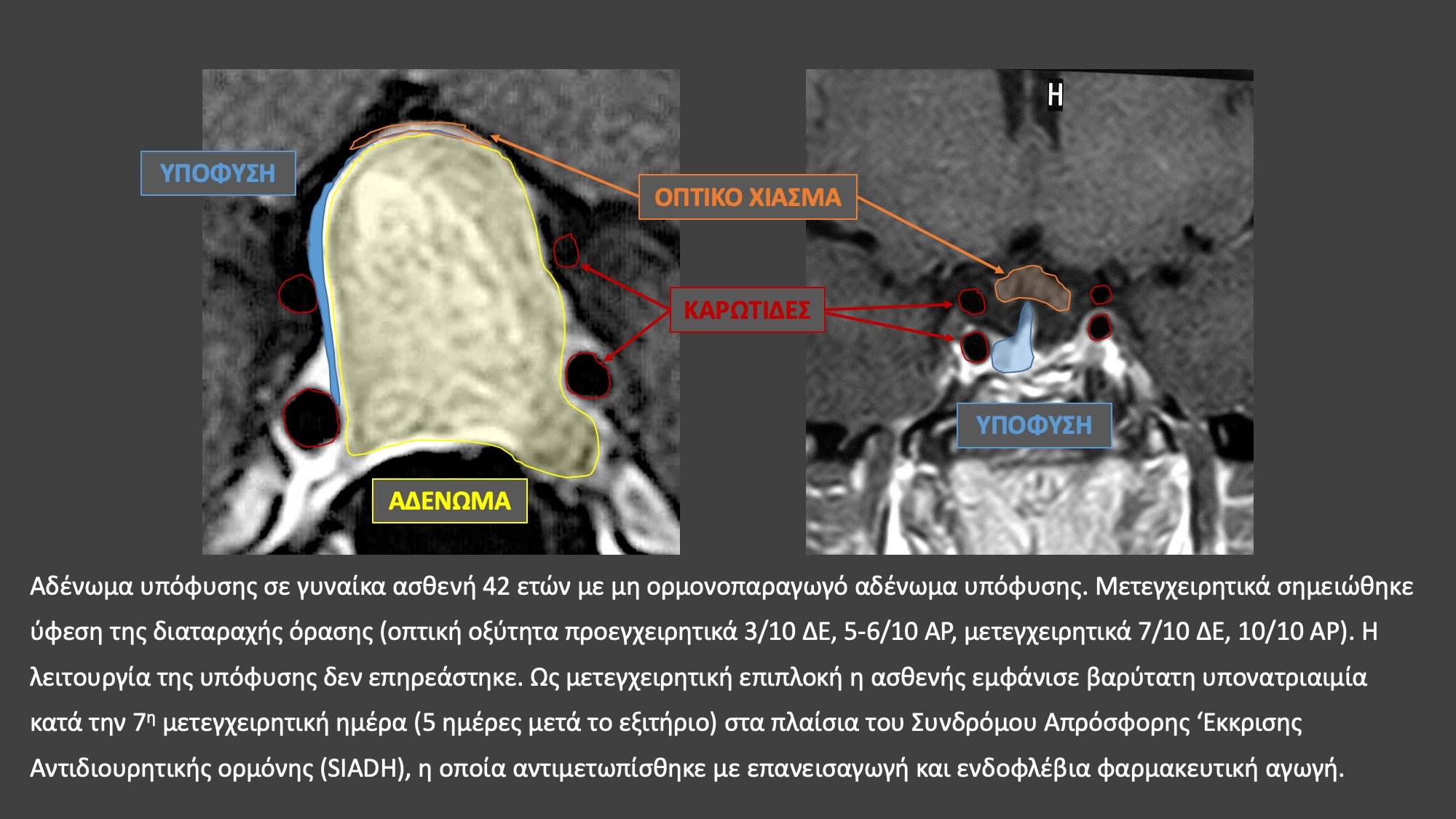
Στα ορμονοπαραγωγά ή εκκριτικά αδενώματα υπόφυσης η επιτυχία του χειρουργείου δεν κρίνεται μόνο από το απεικονιστικό αποτέλεσμα, δηλαδή αν στις μετεγχειρητικές μαγνητικές τομογραφίες διαπιστώνεται ή όχι η παρουσία υπολειμματικού αδενώματος. Σε αυτούς τους ασθενείς το αποτέλεσμα του χειρουργείου κρίνεται από την επίτευξη βιοχημικής ίασης, δηλαδή ομαλοποίησης της έκκρισης των ορμονών. Υπάρχουν αυστηρότατα κριτήρια, τα οποία αφορούν τις τιμές των ορμονών μετά το χειρουργείο που καθορίζουν την έκβαση του χειρουργείου. Στη μεγαλακρία βιοχημική ίαση σημαίνει μετεγχειρητικά επίπεδα αυξητικής ορμόνης <0,4 ng/ml και παράλληλα φυσιολογικές για την ηλικία τιμές IGF-1. Στη νόσο Cushing κρίνεται απαραίτητη η καταστολή της κορτιζόλης ορού μετά τη χορήγηση 1mg δεξαμεταζόνης καθώς και φυσιολογικές τιμές κορτιζόλης ούρων 24h. Για το λόγο αυτό ο νευροχειρουργός πρέπει να βρίσκεται σε στενή επαφή με το θεράποντα ενδοκρινολόγο και να είναι σε θέση να αξιολογεί τα αποτελέσματα των ενδοκρινολογικών εξετάσεων.
Οι ασθενείς με αδενώματα υπόφυσης, που χειρουργούνται στην Α' Νευροχειρουργική Κλινική του ΔΘΚΑ Υγεία παρακολουθούνται για χρονικό διάστημα μεγαλύτερο των 8 ετών μετά το χειρουργείο και η έκβαση του χειρουργείου και η περαιτέρω πορεία τους καταγράφονται λεπτομερώς. Στον παρακάτω πίνακα αναλύονται τα ποσοστά βιοχημικής ίασης σε ασθενείς με μεγαλακρία και νόσο Cushing.
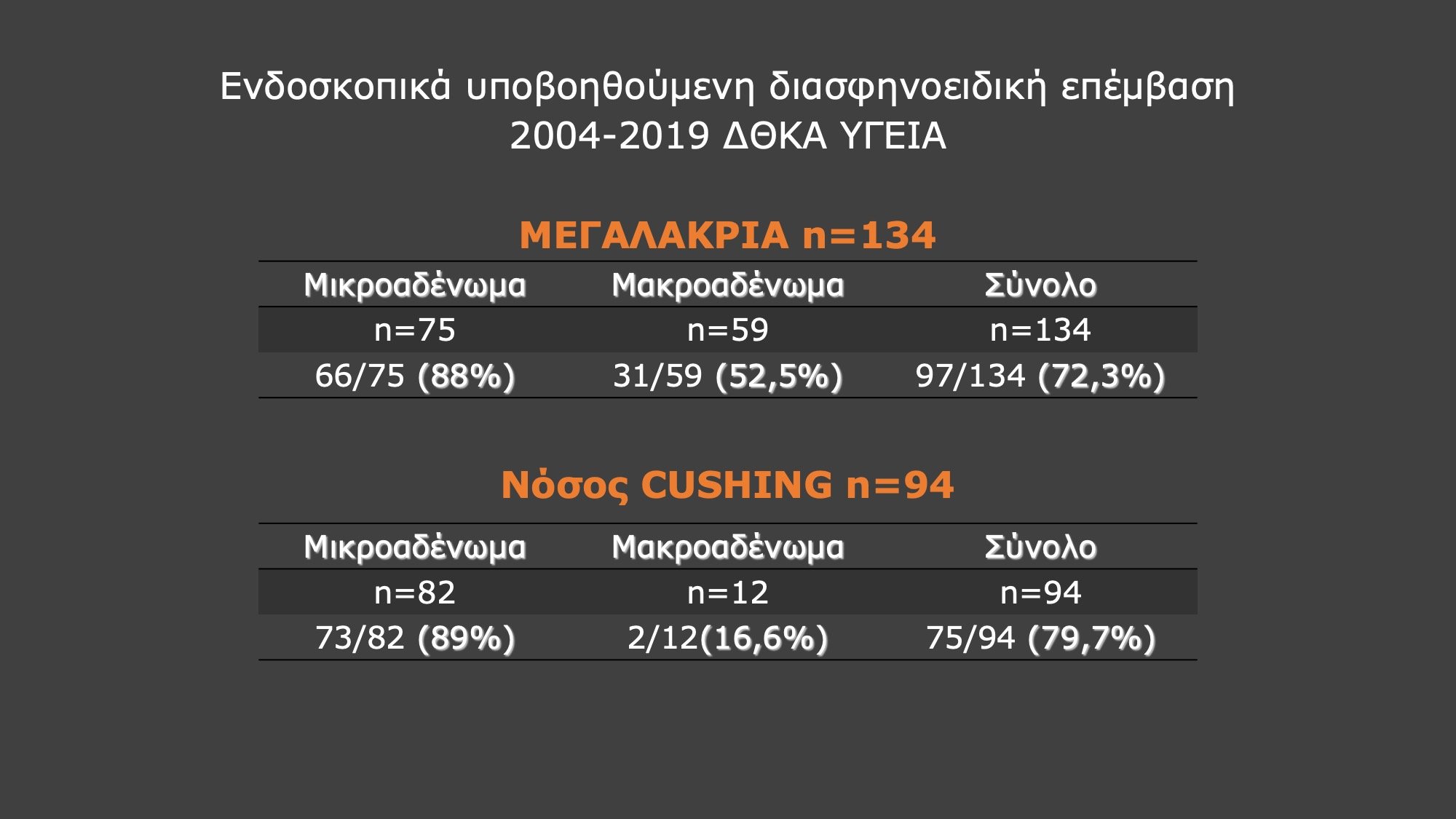
Το ποσοστό ασθενών με βιοχημική ίαση είναι ανάλογο του μεγέθους του αδενώματος. Στη μεγαλακρία μικροαδενώματα (μέγιστη διάμετρος <10 χιλ.) εντοπίζονται και αφαιρούνται πιο εύκολα από τα μακροαδενώματα (μέγιστη διάμετρος > 10 χιλ.). Αυτό συμβαίνει, γιατί με αυξανόμενο μέγεθος αυξάνεται το ποσοστό των αδενωμάτων με διηθητική επέκταση (το αδένωμα χάνει το ομαλό σχήμα του και σχηματίζοντας προσεκβολές εισχωρεί σε ανατομικές περιοχές από όπου δεν αφαιρείται ολικώς). Ετσι το ποσοστό των ασθενών με βιοχημική ίαση μειώνεται σημαντικά από 88% σε μικροαδενώματα σε 52,5% σε μακροαδενώματα. Στη νόσο Cushing συνήθως οι ασθενείς έχουν μικροαδενώματα. Συχνά μάλιστα έχουν τόσο μικρό μέγεθος (1-3 χιλ.), ώστε δεν απεικονίζονται στις μαγνητικές τομογραφίες υπόφυσης. Σε αυτές τις περιπτώσεις ο νευροχειρουργός βασίζεται στα ενδοκρινολογικά αποτελέσματα, τα οποία επιβεβαιώνουν την κεντρική (από την υπόφυση) αιτιολογία της ορμονικής υπερέκκρισης και προχωρά σε χειρουργική διερεύνηση του αδένα με σκοπό την ανεύρεση και αφαίρεση του αδενώματος.
Τα ποσοστά ίασης του πίνακα είναι ιδιαίτερα υψηλά και εφάμιλλα των μεγαλύτερων και καλύτερων κέντρων χειρουργικής της υπόφυσης σε διεθνές επίπεδο. Οφείλονται στην ιδιαίτερη ενασχόληση της ομάδας του Δρ. Παναγιώτη Νομικού με το αντικείμενο και στο μεγάλο αριθμό χειρουργημένων ασθενών.
ΕΝΔΟΣΚΟΠΙΚΗ ΔΙΑΡΡΙΝΙΚΗ ΕΠΕΜΒΑΣΗ ΑΔΕΝΩΜΑΤΟΣ ΥΠΟΦΥΣΗΣ
ΔΕΙΤΕ ΣΧΕΤΙΚΟ ΕΚΠΑΙΔΕΥΤΙΚΟ ΒΙΝΤΕΟ

 (+30) 210 6894666
(+30) 210 6894666