Χειρουργική εγκεφάλου
Όγκοι Εγκεφάλου | Γλοιώματα
Τα γλοιώματα είναι πρωτοπαθείς ενδοκράνιοι όγκοι και άρχονται συνήθως από μία από τις τέσσερις κατηγορίες γλοιϊκών κυττάρων του εγκεφάλου: τα αστροκύτταρα (αστροκύττωμα), τα ολιγογοδενδροκύτταρα (ολιγοδενδρογλοίωμα), τα επενδυματικά κύτταρα (επενδύμωμα) και τέλος τα αρχέγονα νευρογλοιακά κύτταρα (γλοίωμα). Μπορεί να εμφανίζονται στα εγκεφαλικά ημισφαίρια, στον οπίσθιο κρανιακό βόθρο, στα οπτικά νεύρα και σπάνια στον νωτιαίο μυελό.
Ποιες κατηγορίες γλοιωμάτων υπάρχουν;
Ανάλογα με τα ιστολογικά τους χαρακτηριστικά ταξινομούνται σε 4 κατηγορίες (βαθμούς):
|
1ου |
Πιλοκυταρικό (τριχοειδές ή νεανικό) αστροκύττωμα |
|
2ου |
Αστροκύττωμα, επενδύμωμα, ολιγοδενδρογλοίωμα |
|
3ου |
Αναπλαστικό αστροκύττωμα (γλοίωμα ή ολιγοδενδρογλοίωμα) |
|
4ου |
Γλοιοβλάστωμα |
Οι βαθμοί αντικατοπτρίζουν και την επιθετικότητα των όγκων αυτών. Ενώ το πιλοκυταρικό αστροκύττωμα δεν έχει την προδιάθεση να εξελίσσεται επιθετικά και η πλήρης εξαίρεσή του συνεπάγεται ίαση, δε συμβαίνει το ίδιο στους βαθμούς 2-4. Οι όγκοι 2ου βαθμού χαρακτηρίζονται ως χαμηλής κακοήθειας γλοιώματα. Σε βάθος χρόνου όμως εξελίσσονται στις πιο κακοήθεις μορφές 3 και 4. Ο μέσος όρος επιβίωσης εξαρτάται από την ηλικία, το μέγεθος και την εντόπιση του όγκου και κυμαίνεται από 5-15 έτη. Το αναπλαστικό αστροκύττωμα 3ου βαθμού, αναπτύσσεται σαφώς πιο επιθετικά και σε συντομότερο χρονικό διάστημα, με μέσο όρο επιβίωσης από 0,5 έως 5 έτη. Το γλοιοβλάστωμα, είναι η συχνότερη μορφή γλοιώματος, με ταχύτατη εξέλιξη και τον χαμηλότερο μέσο όρο επιβίωσης (0,5-2 έτη). Οι όγκοι 3ου και 4ου βαθμού χαρακτηρίζονται ως υψηλής κακοήθειας γλοιώματα.
Ο αναφερόμενος μέσος όρος επιβίωσης προέρχεται από τη στατιστική ανάλυση ασθενών με τις αντίστοιχες διαγνώσεις. Πολυκεντρικές μελέτες έχουν επιβεβαιώσει ότι η ριζική χειρουργική αφαίρεση του όγκου, σε ποσοστό >90%, η χορήγηση συμπληρωματικής ακτινο- και χημειοθεραπείας μετεγχειρητικά, βελτιώνουν σημαντικά το προσδόκιμο και την ποιότητα ζωής των ασθενών. Κάθε περίπτωση πρέπει να εξατομικεύεται και να αντιμετωπίζεται βάσει των ισχυόντων διεθνών πρωτοκόλλων θεραπείας γλοιωμάτων.
Το επενδύμωμα κατατάσσεται στο βαθμό 2, αναπτύσσεται κυρίως στο κοιλιακό σύστημα του εγκεφάλου ή κατά μήκος του νωτιαίου σωλήνα και ενίοτε οδηγεί σε μεταστάσεις μέσω του εγκεφαλονωτιαίου υγρού. Η θεραπεία συνίσταται στη ριζική του αφαίρεση και στην ακτινοθεραπεία του κρανίου και του νωτιαίου σωλήνα. Το αναπλαστικό επενδύμωμα είναι επιθετικότερη μορφή του όγκου και κατατάσσεται στο βαθμό 3.
Το ολιγοδενδρογλοίωμα κατατάσσεται επίσης στο βαθμό 2, αναπτύσσεται κυρίως στους μετωπιαίους λοβούς, με ιδιαίτερα αργούς ρυθμούς, σχηματίζοντας κύστεις και ασβεστώσεις (αποτιτανώσεις). Με ριζική αφαίρεση και ή χωρίς ακτινοθεραπεία παρατηρείται υψηλός μέσος όρος επιβίωσης (10-15 έτη). Κάτω από ορισμένες προϋποθέσεις (μεταλλάξεις του γονιδίου 1p19q), ανταποκρίνεται άριστα σε εξειδικευμένα πρωτόκολλα χημειοθεραπείας. Το αναπλαστικό ολιγοδενδρογλοίωμα είναι επιθετικότερη μορφή του όγκου και καταττάσεται στο βαθμό 3.
ΣΗΜΑΝΤΙΚΕΣ ΑΛΛΑΓΕΣ ΣΤΗΝ ΚΑΤΗΓΟΡΙΟΠΟΙΗΣΗ/ΤΑΞΙΝΟΜΗΣΗ ΤΩΝ ΓΛΟΙΩΜΑΤΩΝ
Κατά την τελευταία δεκαετία μελέτες του μοριακού προφίλ του γενετικού γονιδιώματος αποκάλυψαν χαρακτηριστικές γενετικές μεταβολές που σχετίζονται με διαφορετικούς τύπους γλοιωμάτων. Αυτά τα μοριακά χαρακτηριστικά μπορούν σήμερα να χρησιμοποιηθούν για να βελτιώσουν την ταξινόμηση των γλοιωμάτων, να οδηγήσουν σε εξατομικευμένη θεραπεία και να βελτιώσουν την πρόγνωση του ασθενούς. Έτσι, η ταξινόμηση των όγκων του Παγκόσμιου Οργανισμού Υγείας (Π.Ο.Υ.) για το Κεντρικό Νευρικό Σύστημα (ΚΝΣ) αναθεωρήθηκε το 2016 για να ενσωματώσει μοριακούς βιοδείκτες με τα κλασικά ιστολογικά χαρακτηριστικά σε μια ολοκληρωμένη διάγνωση, προκειμένου να προσδιοριστούν οι τύποι των γλοιωμάτων όσο το δυνατόν ακριβέστερα. Με την τακτική αυτή αναθεωρείται το αποτέλεσμα της ιστολογικής εξέτασης και δημιουργούνται νέες κατηγορίες γλοιωμάτων με κοινά γενετικά χαρακτηριστικά.
ΣΥΝΗΘΕΙΣ ΔΙΑΓΝΩΣΤΙΚΟΙ ΒΙΟΔΕΙΚΤΕΣ
Η μετάλλαξη του γονιδίου IDH1/IDH2 που κωδικοποιεί την human cytosolic NADPH- dependent isocitrate dehydrogenase, ένα ένζυμο που συμμετέχει στον κύκλο του κιτρικού οξέως ως ένζυμο επιδιόρθωσης του DNA που προστατεύει τα φυσιολογικά κύτταρα από καρκινογόνα αφαιρώντας αλκυλομάδες από το DNA, είναι διαγνωστικός δείκτηςγια τα διάχυτα αστροκυττώματα 2ου και 3ου βαθμού κακοήθειας κατά Π.Ο.Υ. WHO grade II καθώς και για τα δευτεροπαθή (που έχουν εξελιχθεί από χαμηλότερης κακοήθειας γλοιώματα) γλοιοβλαστώματα και καλός προγνωστικός δείκτης (καλύτερη ανταπόκριση στη χημειοθεραπεία).
Η απώλεια 1p/19q (διπλή διαγραφή των χρωμοσωμιακών σκελών 1p και 19q) ανευρίσκεται σε πάνω από 80% των ολιγοδενδρογλοιομάτων 2ου βαθμού κακοήθειας κατά Π.Ο.Υ. και σε περίπου 60% των αναπλαστικών ολιγοδενδρογλοιωμάτων 3ου βαθμού κακοήθειας κατά Π.Ο.Υ. Σχετίζεται με καλύτερη πρόγνωση καικαλύτερη ανταπόκριση σε συγκεκριμένη χημειοθεραπεία (σχήμα PCV).
Η υπερμεθυλίωση του ενζύμου επιδιόρθωσης ΜGMT (O6-μεθυλογουανινο-DNA μεθυλοτρανσφεράση), η οποία αναστέλει τη λειτουργία του ενζύμου αυτού, καθιστά τα κύτταρα του γλοιοβλαστώματος ή του αναπλαστικού ολιγοδενδρογλοιώματος εξαιρετικά ευαίσθητα στη θεραπεία με τον αλκυλιωτικό παράγοντα τεμοζολομίδη. Άλλοι διαγνωστικά σχετικοί βιοδείκτες περιλαμβάνουν την απώλεια έκφρασης του πυρηνικού ATRX, τη μετάλλαξη του προαγωγέα TERT, τη γονιδιακή συντήξη ΚΙΑΑ1549-BRAF, και τις μεταλλάξεις BRAF-V600E και H3F3A-G34.
ΝΕΑ ΜΕΘΟΔΟΣ ΤΑΞΙΝΟΜΗΣΗΣ ΓΛΟΙΩΜΑΤΩΝ ΕΓΚΕΦΑΛΟΥ
Η νέα ταξινόμηση των όγκων του ΚΝΣ από τον ΠΟΥ 2016 ακολουθεί μια πολυεπίπεδη προσέγγιση για την ταξινόμηση του γλοιώματος, συνδυάζοντας τρία επίπεδα πληροφοριών για τον προσδιορισμό της τελικής ολοκληρωμένης διάγνωσης («ανώτατο επίπεδο»), ως εξής:
| Ανώτατο επίπεδο |
Τελική (ολοκληρωμένη) ιστολογική διάγνωση που περιλαμβάνει όλες τις πληροφορίες |
| Επίπεδο 3 |
Μοριακές πληροφορίες (αποτελέσματα μοριακού ελέγχου διαγνωστικών βιοδεικτών) |
| Επίπεδο 2 |
Ιστολογικός βαθμός κακοήθειας όγκου (βαθμός Π.Ο.Υ.) |
| Επίπεδο 1 |
Ιστολογικός τύπος όγκου |
ΠΑΡΑΔΕΙΓΜΑ οι όγκοι με ιστολογικό υπότυπο ολιγοδενδρογλοιώμα (επίπεδο 1) και βαθμό κακοήθειας κατά Π.Ο.Υ. 2 (επίπεδο 2) στους οποίους έχει διαγνωσθεί μετάλλαξη του γονιδίου IDH1/IDH2 και χρωμοσωμιακή απώλεια 1p/19q (στρώμα 3) έχουν την τελική (ανώτατο επίπεδο) ολοκληρωμένη ιστολογική διάγνωση “ολιγοδενδρογλοιώμα 2ου βαθμού κακοήθειας κατά Π.Ο.Υ. με μεταλλαγμένο IDH1/IDH2 και με χρωμοσωμιακή απώλεια 1p/19q”. Οι πληροφορίες αυτές επιτρέπουν τη βέλτιστη επιλογή της μετεγχειρητικής θεραπείας, όπως επίσης και της θεραπείας σε περίπτωση μελλοντικής υποτροπής.
Τι συμπτώματα προκαλούν;
Σε σχεδόν τις μισές περιπτώσεις, το πρώτο σύμπτωμα ενός τέτοιου όγκου είναι η εμφάνιση μιας εστιακής ή γενικευμένης επιληπτικής κρίσης. Περίπου 60 με 75% αυτών των ασθενών, θα έχουν υποτροπιάζουσες επιληπτικές κρίσεις κατά την πορεία της νόσου. Πονοκέφαλος και σημεία αυξημένης ενδοκράνιας πίεσης (κεφαλαλγία, έμετοι), εμφανίζονται αργά στην εξέλιξη της νόσου. Στα παιδιά οι όγκοι αυτοί, εντοπίζονται συνήθως στην παρεγκεφαλίδα και παρουσιάζονται με ένα συνδυασμό οπτικών διαταραχών (που τυπικά δε διορθώνονται με γυαλιά οράσεως), αστάθεια βάδισης, ετερόπλευρη αταξία, και σημεία αυξημένης ενδοκράνιας πίεσης (κεφαλαλγία, έμετος). Παιδιά με αστροκύττωμα έχουν συνήθως μειωμένη μνήμη, προσοχή και μειωμένες κινητικές ικανότητες, αλλά ανεπηρέαστη την πνευματική και γλωσσική τους ικανότητα.
Πως γίνεται η διάγνωση ενός γλοιώματος;
Η μαγνητική τομογραφία και σε μερικές περιπτώσεις και η αξονική τομογραφία είναι απαραίτητες για τον καθορισμό των χαρακτήρων του όγκου (μέγεθος, εντόπιση). Πρόσθετες απεικονιστικές εξετάσεις καθίστανται σε πολλές περιπτώσεις απαραίτητες και εξυπηρετούν συγκεκριμένους σκοπούς: μαγνητική φασματοσκοπία (διαφορική διάγνωση, εν μέρει κατηγοριοποίηση βάσει βαθμού κακοήθειας), λειτουργική μαγνητική τομογραφία ή τομογραφία τανυστή διάχυσης (εντοπισμός λειτουργικών κέντρων, όπως λόγου ή κίνησης σε σχέση με τη θέση του όγκου, με σκοπό την αξιολόγηση των κινδύνων του χειρουργείου και τον καλύτερο προγραμματισμό αυτού), τρισδιάστατη μαγνητική τομογραφία (νευροπλοήγηση) και PET αξονική τομογραφία (εντοπισμός περιοχής που έχει προσβληθεί από τον όγκο).
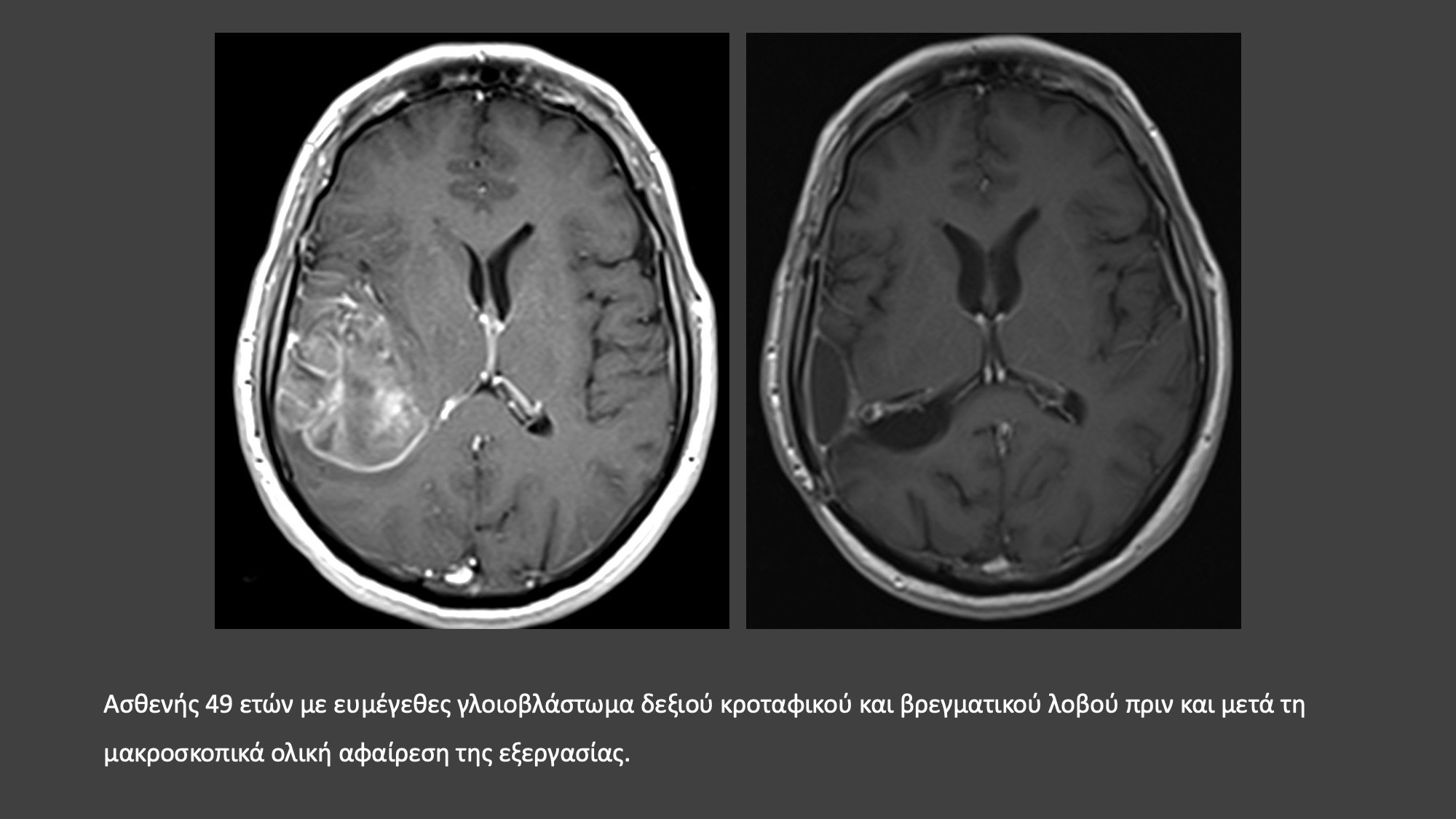
Ποια είναι η θεραπεία του γλοιώματος;
Εξαίρεση του όγκου μέσω κρανιοτομίας, επιτρέπει σε γενικές γραμμές λειτουργική επιβίωση για μακρύ χρονικό διάστημα. Πολυκεντρικές μελέτες έχουν επιβεβαιώσει ότι η ριζική χειρουργική αφαίρεση του όγκου, σε ποσοστό >90% και η χορήγηση ακτινο- και χημειοθεραπείας μετεγχειρητικά, βελτιώνουν σημαντικά το προσδόκιμο και την ποιότητα ζωής των ασθενών. Κάθε περίπτωση πρέπει να εξατομικεύεται και να αντιμετωπίζεται βάσει των ισχυόντων διεθνών πρωτοκόλλων αντιμετώπισης γλοιωμάτων.
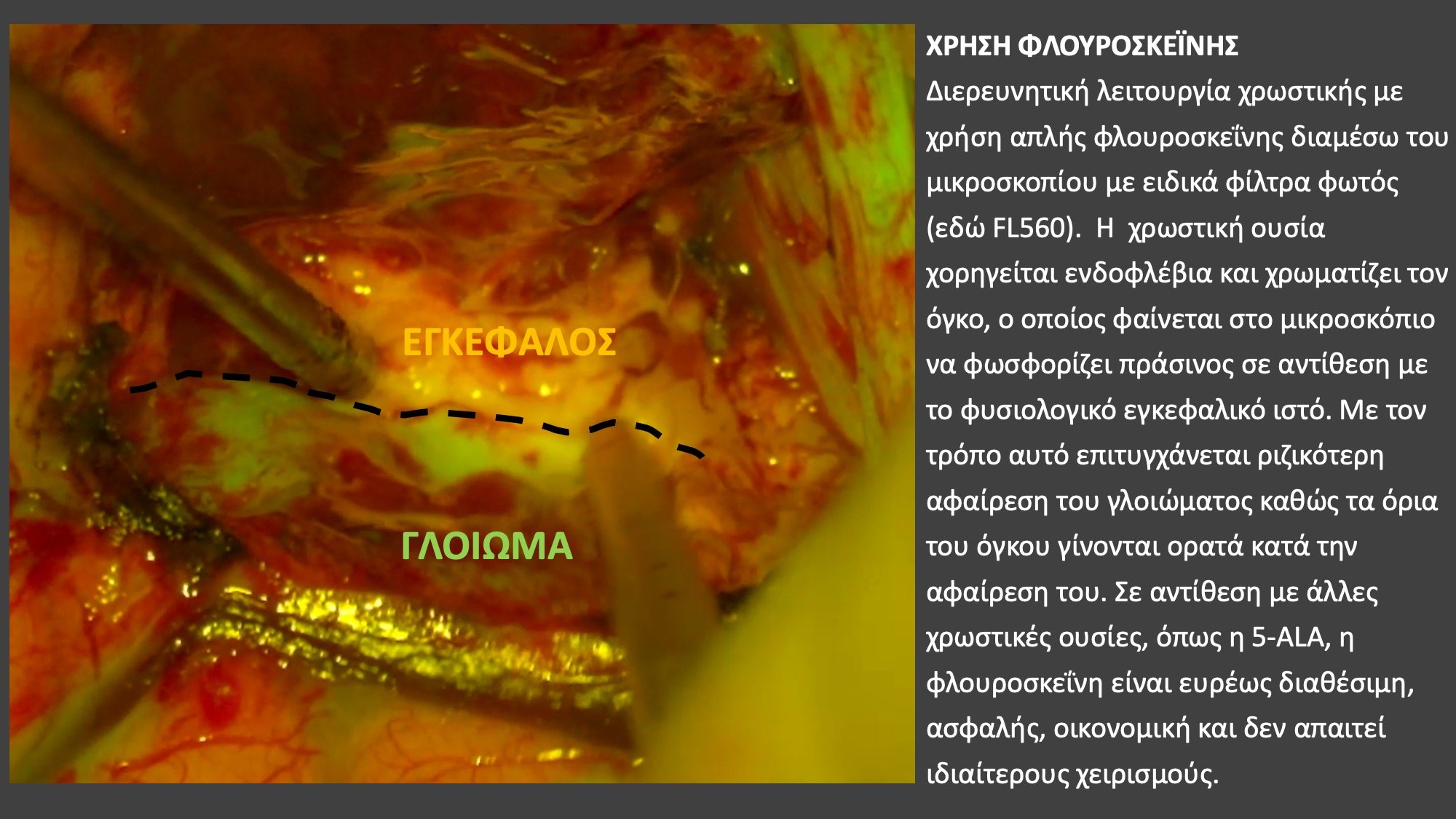
Κατά την τελευταία δεκαετία έχει βελτιωθεί σημαντικά η ποιότητα ζωής αλλά και ο μέσος όρος επιβίωσης ασθενών με γλοιώματα. Αυτό οφείλεται στην εξάπλωση της εφαρμογής νέων τεχνικών, οι οποίες επιτρέπουν τη ριζικότερη αφαίρεση γλοιωμάτων ακόμα και σε ιδιαίτερα δυσπρόσιτες περιοχές του εγκεφάλου, προστατεύοντας συγχρόνως σημαντικά λειτουργικά κέντρα του. Οι τεχνικές αυτές είναι η νευροπλοήγηση, η λειτουργική μαγνητική τομογραφία, ο διεγχειρητικός νευροφυσιολογικός έλεγχος μέσω καταγραφής των ηλεκτρικών σημάτων του εγκεφάλου ή μέσω χαρτογράφησης του εγκεφάλου με τον ασθενή σε εγρήγορση, δηλ. χωρίς γενική αναισθησία σε τμήματα του χειρουργείου, η διεγχειρητική απεικόνιση μέσω υπερήχου ή ειδικών συστημάτων διεγχειρητικής μαγνητικής τομογραφίας και τέλος η χρήση τεχνικών φθορισμού με 5-ALA (5-αμινολεβουλινικό οξύ) ή φλουοροσκεΐνης μέσω τον οποίων κάτω από φίλτρα φωτός προσαρμοσμένα στο μικροσκόπιο γίνονται ορατές δυσδιάκριτες περιοχές του όγκου.
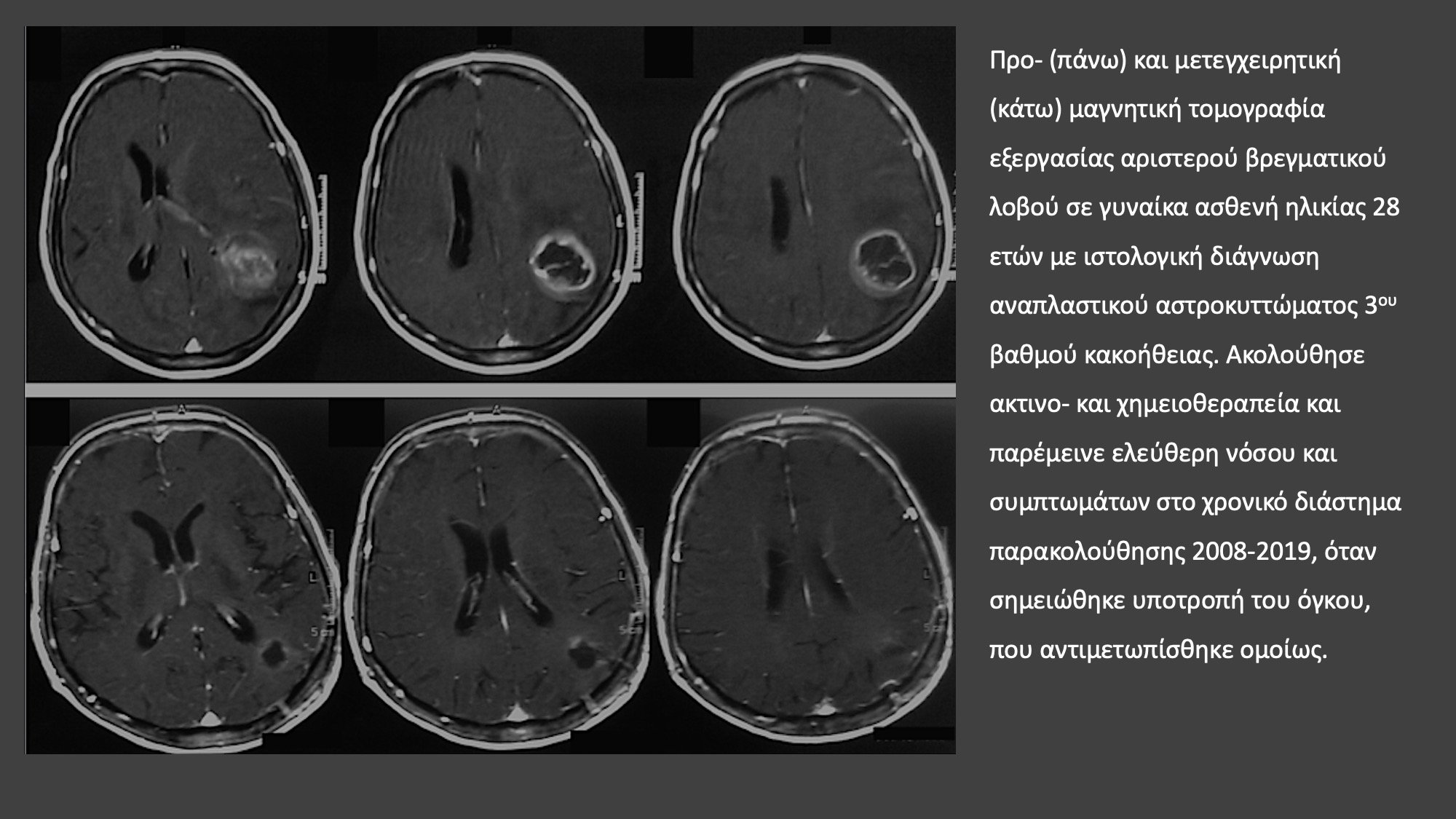
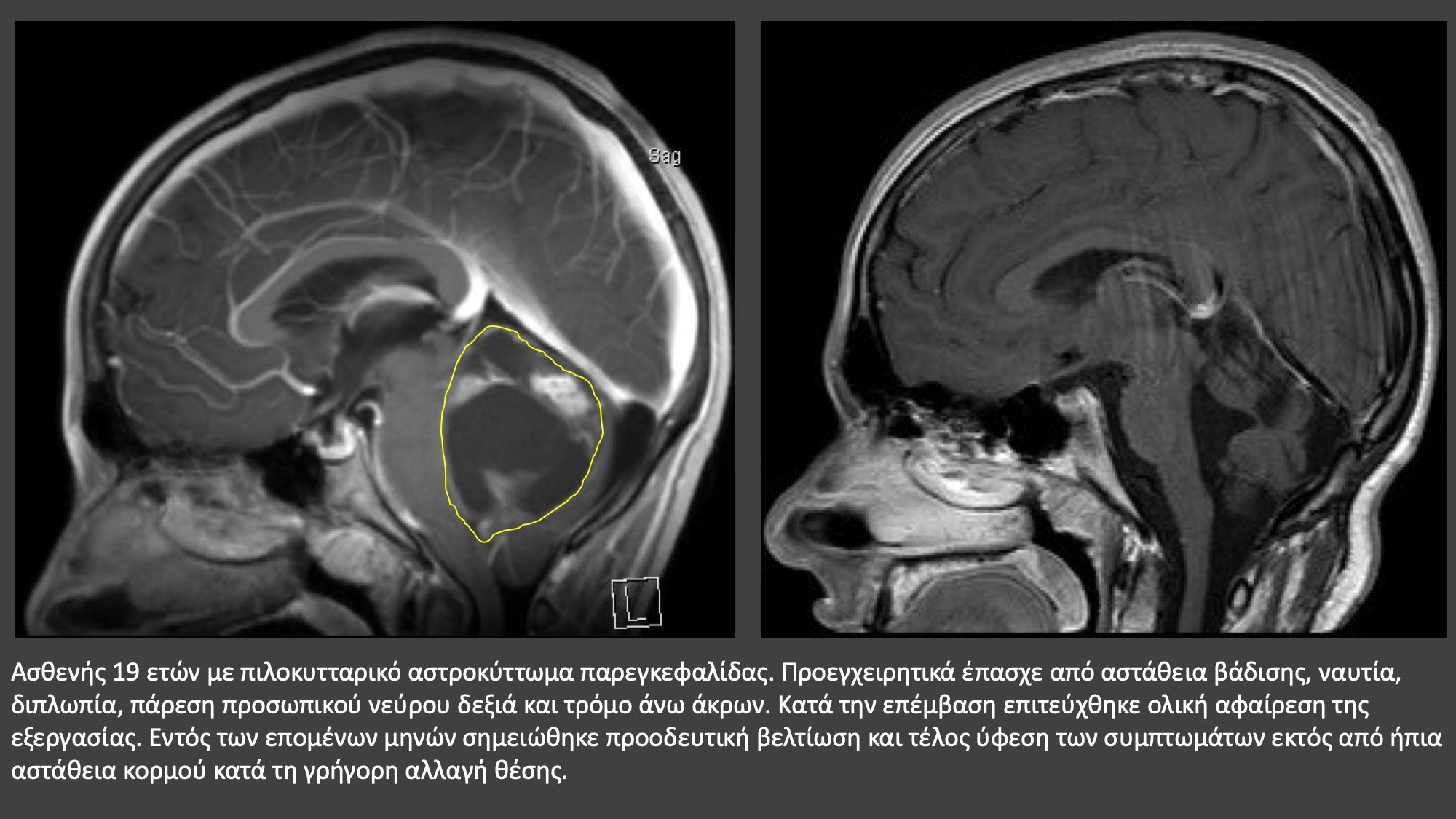
Σε ορισμένες περιπτώσεις ιδιαίτερα δυσμενούς πρόγνωσης, όπως διήθησης περισσοτέρων του ενός λοβών του εγκεφάλου, επέκτασης σε περιοχή λειτουργικών κέντρων (λόγου, βασικών γαγγλίων, στελέχους), η «ανοικτή» χειρουργική επέμβαση δεν προσφέρει ουσιαστικό όφελος, καθώς με αυτήν δεν πραγματοποιείται ριζική αφαίρεση του όγκου. Σε αυτήν την περίπτωση συνιστάται συνήθως επιβεβαίωση της διάγνωσης μέσω ιστολογικής εξέτασης, μετά τη λήψη στερεοτακτικής βιοψίας. Η μαγνητική φασματοσκοπία δεν αντικαθιστά την ιστολογική επιβεβαίωση καθώς μέσω αυτής συχνά δεν είναι εφικτός ο ακριβής καθορισμός του ιστολογικού υπότυπου του όγκου και σε καμία περίπτωση ο σήμερα στην νευροογκολογία απαραίτητος καθορισμός του μοριακού προφίλ του όγκου.
Μετεγχειρητικά, χορηγείται σε σχεδόν όλες τις περιπτώσεις γλοιωμάτων 2ου βαθμού και σε όλες 3ου-4ου βαθμού (αναπλαστικό αστροκύττωμα, γλοιοβλάστωμα) συμβατική ακτινοθεραπεία. Η θεραπεία χορηγείται σε 25-30 συνεδρίες με ειδικά πρωτόκολλα προστασίας των γειτονικών ανατομικών δομών και χαμηλές δόσεις κάθε φορά (συνήθως 1,8-2 Gy - gray=μονάδα ακτινοβολίας) μέχρι τη χορήγηση δόσης 58-60 Gy. Οι στερεοτακτικές τεχνικές ακτινοχειρουργικής θεραπείας (γ-knife, Cyberknife, X-knife) δεν έχουν θέση στην άμεσα μετεγχειρητική ακτινοθεραπεία των ασθενών με γλοίωμα εγκεφάλου. Αυτό συμβαίνει, γιατί εδώ απαιτείται πεδίο ακτινοβολίας πέρα των ορίων του όγκου, ακτινοβολείται δηλαδή "υγιής" εγκεφαλικός ιστός καθώς από εκεί ξεκινούν οι υποτροπές των όγκων αυτών. Κατά την στερεοτακτική ακτινοχειρουργική θεραπεία απαιτείται η ύπαρξη στόχου, δηλ. όγκου, που με την τεχνική αυτή αντιμετωπίζεται με μεγαλύτερες δόσεις ακτινοβολίας ιδανικά σε 1 μόνο συνεδρία, όπως στο γ-knife. Σε όγκους 3ου και 4ου βαθμού (αναπλαστικό αστροκύττωμα, γλοιοβλάστωμα) και υπό ειδικές προϋποθέσεις μερικές φορές και σε όγκους χαμηλότερης κακοήθειας χορηγείται και συμπληρωματική χημειοθεραπεία (τεμοζολαμίδη, Temodal) κατά τη διάρκεια της ακτινοθεραπείας, η οποία συνεχίζεται και μετά το πέρας της ακτινοθεραπείας, βάσει πρωτοκόλλων διάρκειας 6 ή 12 μηνών. Ασθενείς με όγκους με χρωμοσωμιακή απώλεια 1p19q καθώς και ορισμένοι ασθενείς με αστροκυττώματα 2ου βαθμού κακοήθειας δεν λαμβάνουν ταυτόχρονη χημειοθεραπεία κατά τη διάρκεια της ακτινοβολίας και υποβάλλονται σε ειδικά πρωτόκολλα χημειοθεραπείας (σχήμα PCV: Προκαρβαζίνη, CCNU-λομουστίνη και βινκριστίνη) μετά το τέλος αυτής. Η θεραπεία συνδυάζεται μερικές φορές με στερεοτακτική ακτινοχειρουργική, ιδιαίτερα σε περιπτώσεις παρουσίας μικρότερων εστιών αλλά κυρίως υποτροπών και πάντα μετά τη χορήγηση συμβατικής ακτινοθεραπείας.

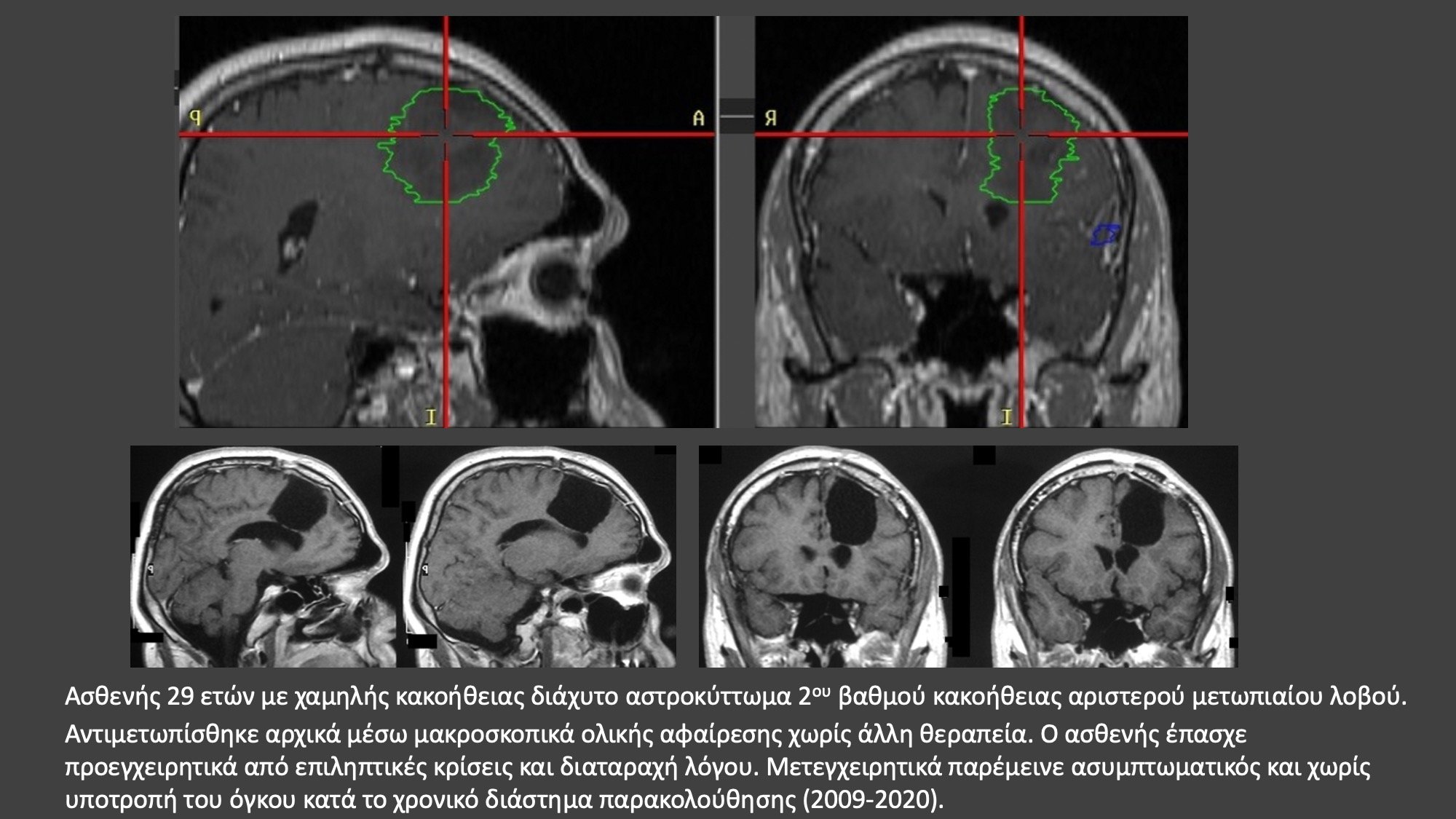
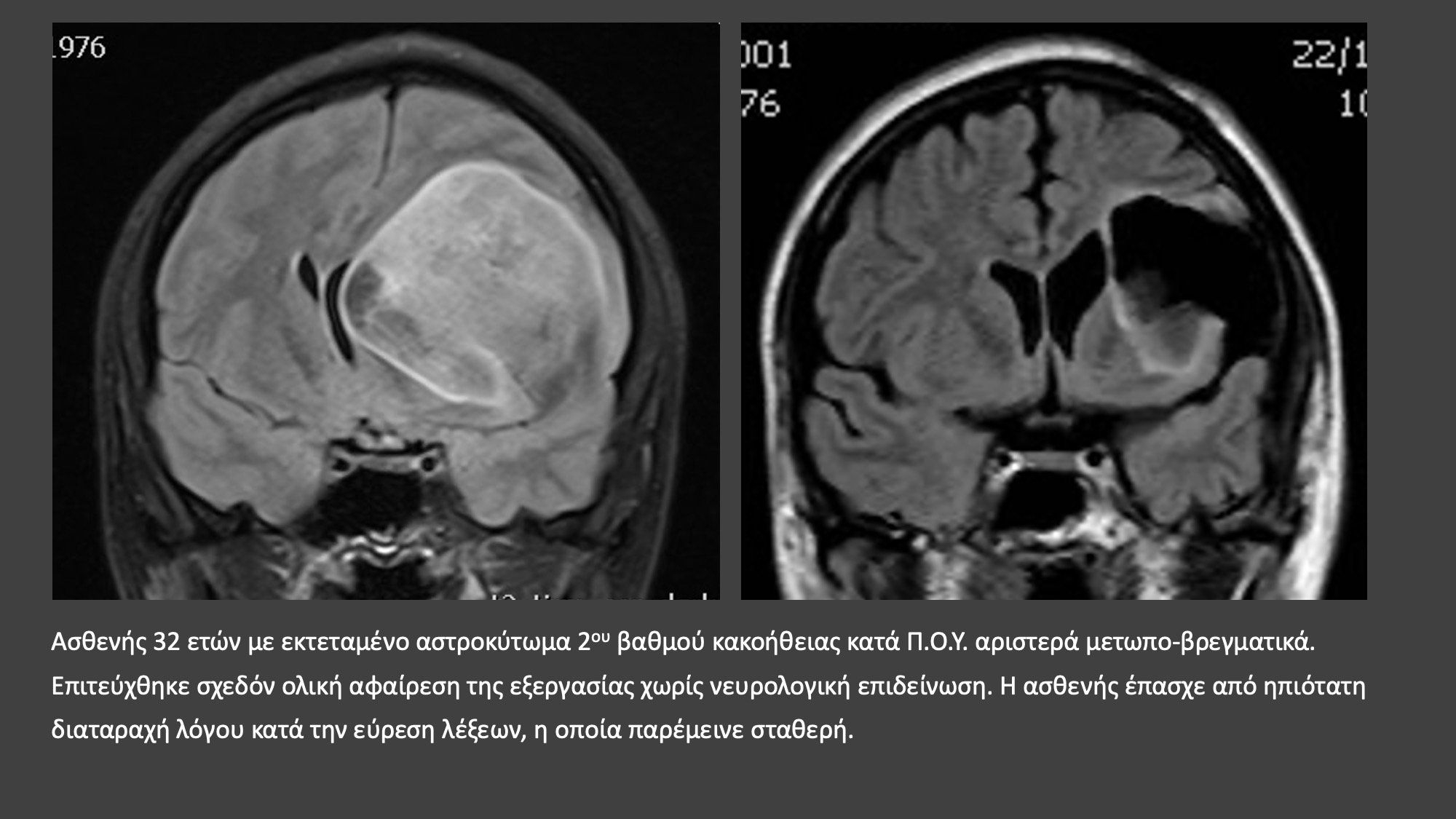
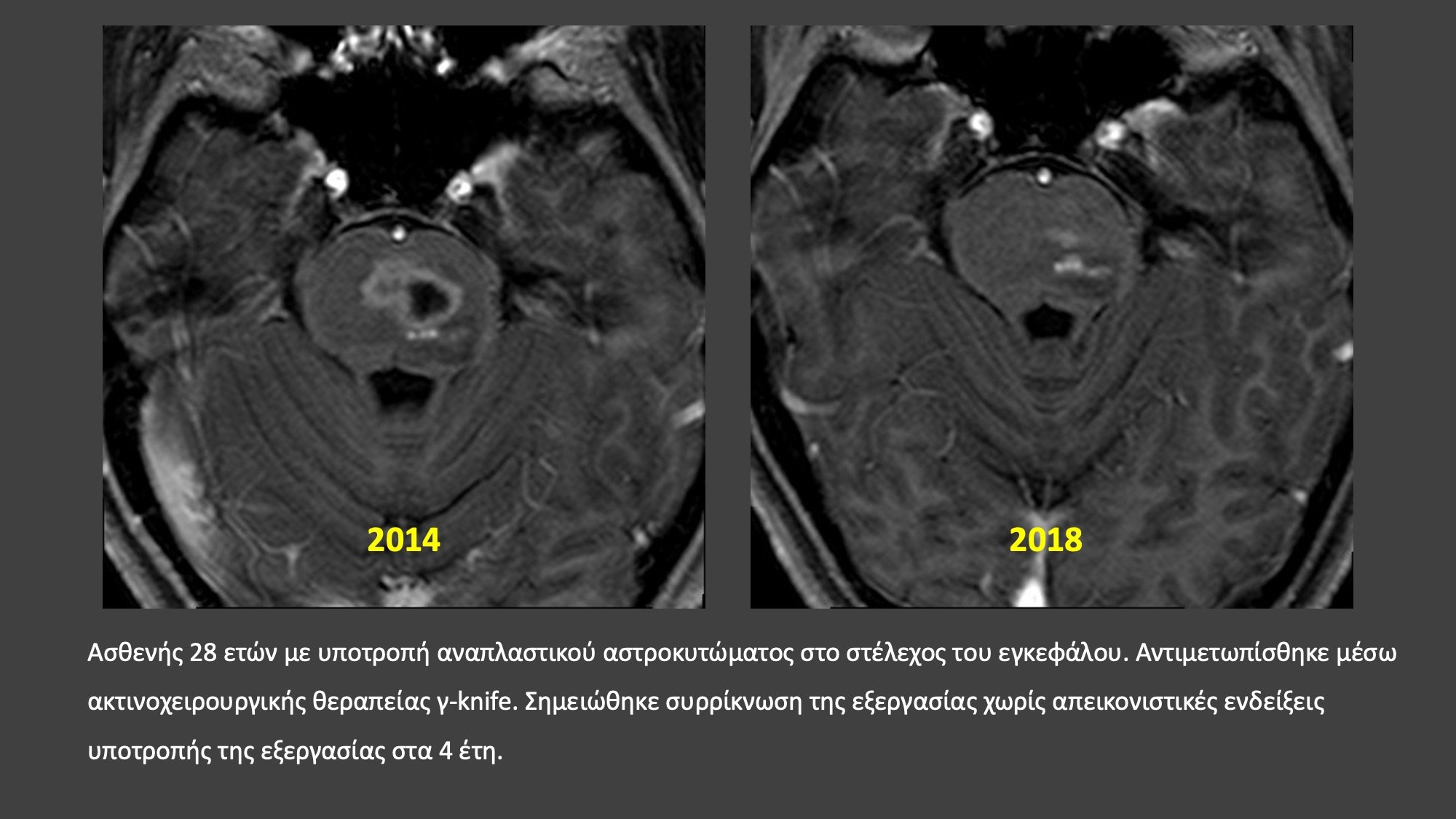
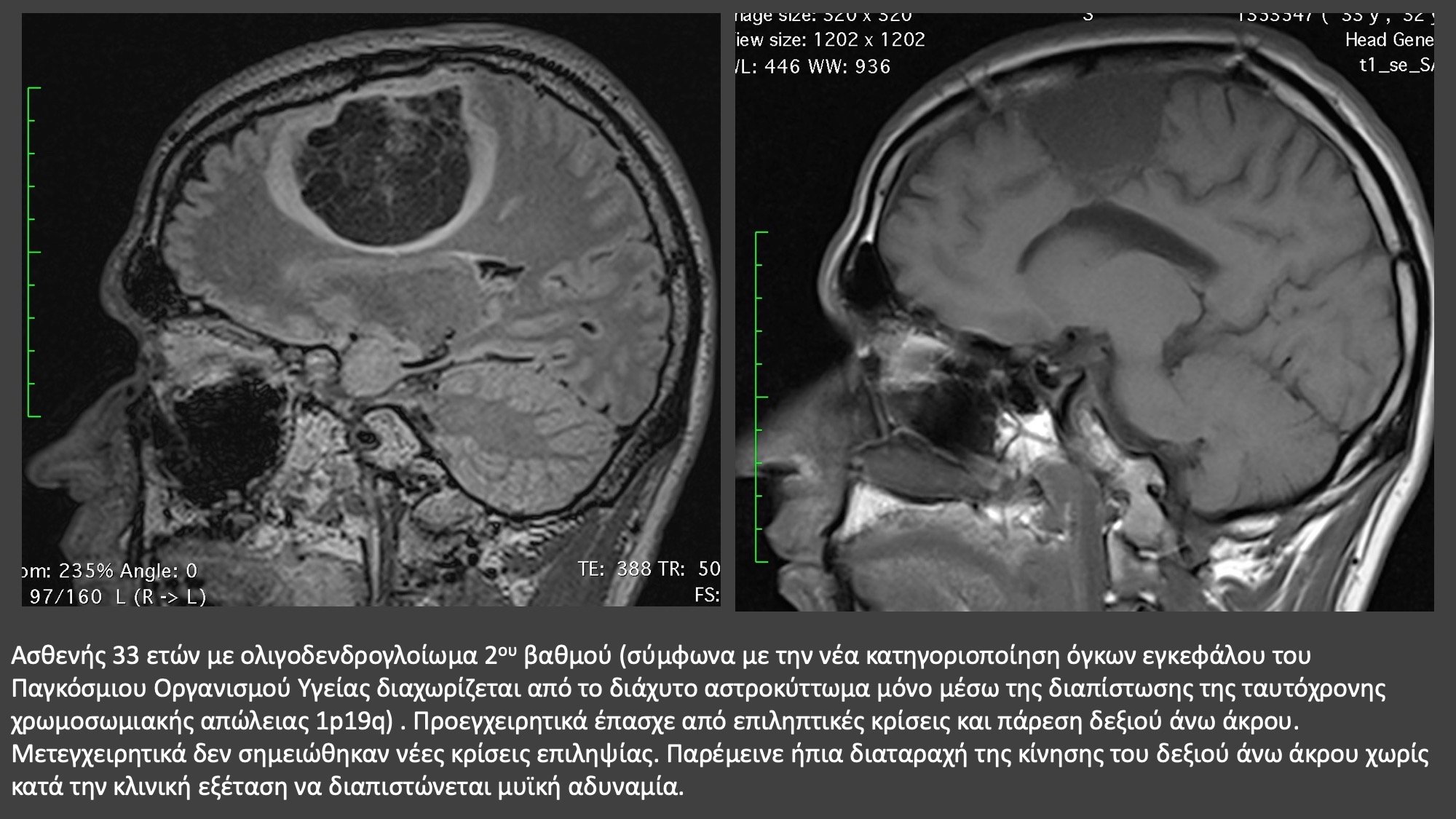
ΔΕΙΤΕ ΣΧΕΤΙΚΟ ΕΚΠΑΙΔΕΥΤΙΚΟ ΒΙΝΤΕΟ

 (+30) 210 6894666
(+30) 210 6894666